院長の健康情報コラム
感染対策;うがいの新常識(こまめな飲水の重要性)
鹿児島では、2025年12月まではインフルA型の少し変異したのが全国的にかなり流行していました。2026年には入り、インフル患者はかなり少なくなりましたが、インフルB型が共存していて2026年1月28日現在、B型の方が増えています。
常、日ごろからの感染対策がまだ重要です。
ウイルスや細菌の進入路対策として、うがい、手洗い、マスクは以前から行われ最も行われている対策です。
この中で世界的にも最も評価されているのは、手洗いです。
次に、マスク着用です。患者さんがマスク着用で周囲へのウイルスや細菌をうつさない効果は絶大です。侵入対策としては、ウイルス粒子は小さすぎるため、限定的効果となります。
しかし、マスクをすることでノドや鼻の加湿効果とし効果的です。
➡うがいの効果はどうでしょうか?
一般的には、朝起床時と帰宅時とお昼の昼食後に時間がある人が行う程度だと思われます。
うがい効果は、数時間以内で長続きしません。うがいをすることでノドが潤い付着した汚れを洗い流せますが、2~3時間もたてばノドが乾燥し汚れも溜まります。
また、ノドの粘膜にウイルスが付着してから20分程度で細胞内に侵入して感染する説があり、一時的なうがいだけでは、非常に速い侵入過程を予防するのは難しいと思われます。
ここでこまめな飲水(15~20分おき)の方が、ウイルス対策としてはより効果が高いと考えられます。
また、うがいのやり方によっては害になることもあります。
例えば、イソジンうがいは殺菌効果が強すぎて、口腔内の感染防御効果を持つ常在善玉菌もやっつけてしまうため、逆効果のこともあります。また口腔粘膜障害を引き起こすこともあるため、通常は水道水うがいで十分です。咽頭痛が強く細菌感染が疑われるときは、イソジンうがいの効果が期待できます。
『従来のうがいと言う考えにとらわれず、口腔衛生として考えてみましょう』
➡高齢者の誤飲性肺炎予防や感染予防対策として効果を発揮しているのは、口腔ケアです。
本格的なのは、歯科医や歯科衛生士の手を借りて行うこともあります。口腔内の歯周病菌は増加すれば、外からのウイルスなど侵入の手伝いをしてしまいます。
➡口腔内は全身疾患の入り口の管理としてとても重要な役割をもっています。
*歯周病菌は動脈硬化を促進させます。
*歯周病菌はインスリンの働きを抑制して糖尿病の発症を促進します。
*口腔衛生が悪いと、悪玉菌を飲み込み腸内環境を悪化させます。
➡お子さんたちや一般の元気な人の口腔衛生を行うための行動や生活、注意点は?
*冬は室内加湿(40~60%)
*こまめな飲水(少量でもよい、15~20分毎)
*鼻呼吸を維持(耳鼻咽喉科に相談)
*歯磨き習慣、同時に水道水でうがい
(就寝中に口腔内は乾燥して細菌増殖するので起床時は重要)
*乾燥する暖房器具(エアコンなど)に頼りすぎない、電気毛布、電気ストーブなどの輻射熱暖房の利用
*冬は南向きの日射取得しやすい部屋で過ごす。太陽光は輻射熱です。
*明らかな口腔乾燥症の方は、唾液腺マサージ
*口腔粘膜を乾燥させる薬を控える
➡学校での自由飲水の歴史 ここ7年で飲水解禁へ
かつての学校では、水道水以外、飲水は我慢の風潮から、学校には水筒持参、授業中も水筒や高学年ではペットボトルの飲水が通年で可能となってきているところが多くなっています。
冬は乾燥対策とノドの保護として通年で飲水が可能となっています。
多くの学校で、このような授業中も含め自由飲水が広がっています。自分の体調の自己管理する能力を養う教育的配慮へシフトしています。
2010年までは、授業中は我慢の時代でした。温暖化による夏の猛暑の影響もあり、2018年熱中症事故を受け安全確保が最優先となり夏に授業中の飲水解禁が行われるようになっています。2020年以降のコロナ禍の衛生対策として自由飲水が広がりました。
従来のうがいもノドに付着した大きな汚れを物理的に洗い流す効果と一時的にノドに潤いを与える効果があります。
ノドにウイルスが付着した後の感染侵入は20分程度ですばやく、うがいより、ノドの加湿を維持しやすいこまめな飲水の方が、ウイルス対策としてはより実用的で効果が高いと考えられるようになってきています。
☞ 一番良いのは、特に起床時、帰宅時のうがい、食後の歯磨き、こまめな飲水を組み合わせるのがベストと思われます。
花粉症対策は先手必勝;初期療法
2026年1月22日東京の花粉症情報、早い飛散の可能性、早めの通院と初期療法についてテレビで放映されていました。東京では2月10日ごろからの飛散開始が予測されています。
2026年、鹿児島の今年はどうか?
ここ数日の寒波の為、標高200mの鹿児島市川上町では、1月22日は朝1度 昼4度程度 夕方5時頃で2度と極寒状態、患者さんも家から出るのが億劫になる状態です。現状では早めに花粉が飛ぶ状態ではありません。
2月初旬までは、気温が例年より少し低めの予報です。前半の寒さが和らいだ後は、一気に春らしい暖かさがやってくるようです。それに伴い、例年通り2月中旬頃からか少し早めに飛散開始が予測されます。飛散ピークは例年2月下旬から3月上旬で3月中旬までにはかなり少なくなります。
飛散ピークの症状を緩和させるには、飛散開始1週間ほど前から服用する初期療法をお勧めします。
当院コラム 早くから始めるスギ花粉症治療:初期療法(鹿児島)を参考にしてください。
鹿児島の場合、全国的にみてスギ花粉症の有病率が、北海道、沖縄に次いで最も少ない県の一つです。2019年の全国データでは約20%で関東圏の50~60%と比べると半分以下になります。飛散期間も鹿児島市はヒノキ花粉の影響は少なく関東圏よりかなり短くなります。
ピーク時の症状は鹿児島も関東圏も変わりなくひどくなりますので、できるだけ早めの対策が必要です。
子供のねむり・口呼吸・顔つき歯並び&耳鼻咽喉科
5歳時検診は3歳児検診と就学時検診の空白を埋めるため開始されました、発達障害の早期発見と生活習慣の確立が大きな柱です。もう一つ注目されているのは、睡眠障害です。
昔から寝る子は育つといわれるように 子供の健やかな成長発達は良質な睡眠と関連しています。皆さんご存じの大谷 翔平の活躍は1日10時間以上の睡眠が最も重要な要素と言われています。
幼児の生活習慣の改善は、食事、運動あそび、睡眠の生活のリズムを整えることから始まります
➡ 睡眠によって得られるものは
脳の疲労回復 身体の疲労回復 心の安定 記憶の促進です。良質・十分な睡眠で、活発な日常生活が可能となります。
成人では、慢性的睡眠不足は 肥満、糖尿病などの生活習慣病の原因となります。
➡ 子供のねむりについて
小学生の睡眠不足は肥満のリスクとなります。
幼児の睡眠習慣は、小学生の睡眠習慣と関連して幼児の早寝のお子さんは、その後も小学になっても早寝の傾向があります。就学後の不登校の原因の一つに生活の乱れが関係していますので、幼児の時から早寝の習慣づけは重要です。
子供の場合、眠気をうまく意識できず、イライラ、多動、衝動行動などとしてみられることも少なくありません。
睡眠障害が発達障害児に合併しやすく、睡眠障害の治療が情動行動やその後の発達の改善につながることがあります。
適正な睡眠習慣でも、睡眠に関連する異常が認められる場合、治療可能なアデノイド増殖症、扁桃肥大などの病気の可能性があります。
扁桃肥大は、お子さんの口の中をのぞけばわかりますが、アデノイド増殖症は、鼻とノドの奥の上咽頭にあるため耳鼻咽喉科で確認しないとわかりません。
➡ 睡眠の質と時間が大事
1~3歳 11~14時間、 3~5歳 10~13時間、 小学 9~12時間、 中高 8~10時間、 成人 7~9時間、
65歳以上 6時間
の睡眠時間が必要と考えられています。
良い睡眠の目安は朝元気に スッキリ目が覚めることです。
朝日に当たることで体内時計がリセットされ、約15~16時間後に自然な眠気が訪れます。 小学生は21時を目安にベッド又は布団に入りましょう。
暗く静かで心地よい温度(冬でも18度以上で)就寝しましょう。
ゲーム タブレット TV スマホは、寝る前は控えます。ブルーライトは睡眠ホルモンの分泌を抑制します。
➡ 子供のいびきを見逃さない
多くの小児の睡眠時無呼吸症の原因は、アデノイド増殖症と口蓋扁桃肥大による上気道の狭窄です。それ以外にアレルギー性鼻炎、副鼻腔炎や肥満の影響も認められます。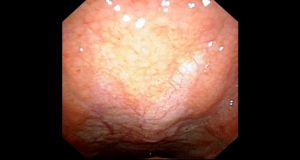
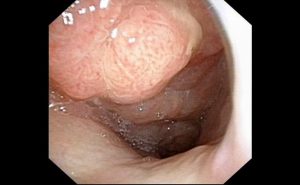
成人上咽頭の正常写真です。
小学生のアデノイド増殖症ですが、年齢相応で正常範囲の写真。
鼻と咽頭の奥に位置するアデノイドはリンパ組織で、細菌の進入防御、免疫に関係する役割があります。アデノイドは4~6歳にかけて最も大きくなり6歳以降 徐々に小さくなります。アデノイド切除術は、鼻閉、いびき、睡眠時無呼吸症、滲出性中耳炎の難聴改善目的で、3~6歳ごろよく行われる手術です。扁桃肥大や扁桃炎が問題であれば同時に扁桃摘出術も行われることもあります。
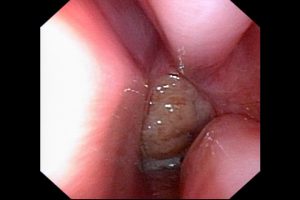
幼児のアデノイド増殖症の重症の写真、上咽頭のスペースがなく常時口呼吸のため手術適応となります。
耳鼻咽喉科が関係する睡眠障害は、医学的な治療の効果が期待できる領域です。アデノイドの手術などで劇的に、いびき、無呼吸の睡眠障害の改善が劇的に認められ、身体の成長も促されます。
また、軽症であれば、アレルギー性鼻炎、副鼻腔炎、上咽頭炎の治療で、いびき、睡眠時無呼吸の改善が期待できます。重症の場合は前述の外科的治療が優先されることもあります。
但し アデノイド肥大は6~7歳以降 少しずつ小さくなることから、5~9歳の軽症から中等症の睡眠時無呼吸症の半分弱は、自然治癒する報告が米国からされています。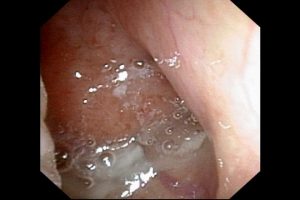
小学生のアデノイド増殖症の中等症の写真です。
上咽頭のスペースは認めませんが、鼻汁や分泌物を伴い薬などでの治療で、口呼吸は改善可能です。
軽症~中等症のお子さんは、秋以降、寒くなり風邪をひきやすくなると悪化して、春以降の暖かくなると改善に向かう傾向がありますので、治療経過をみながら外科的治療の判断をしていくことになります。
➡ 小児の口呼吸と顔つき(アデノイド顔貌、歯並びの乱れ 出っ歯、下あごが後退)
鼻の奥にあるアデノイドが増殖するのは2~3歳ごろから始まり、個人差により4~7歳ごろに大きさがピーク(特に5~6歳)となり、10歳を過ぎる頃は急速に小さくなります。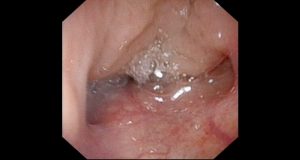
2歳のアデノイド増殖症の写真です。
鼻閉、口呼吸ありませんが、2歳でもアデノイドは大きくなっています。鼻水認めます。
このような解剖学的変化により、幼児期から学童にかけて容易に口呼吸をもたらし、下顎の後退や上顎の発育抑制をきたします。
顔長で下あごが後退して、口が閉じにくい『アデノイド顔貌』と呼ばれる顔つきになりやすいとされています
歯科の領域では、前歯の突出、上あごがV字型に狭い、歯並びが悪く、かみ合わせにずれ、舌の低位をもたらします。
小児期の鼻呼吸の確立と口呼吸の改善は、小児睡眠時無呼吸症の改善、顎顔面の成長を正常に促し、将来の睡眠時無呼吸症の予防、口腔内の歯科的異常の予防となります。
顎顔面の成長指標のFacial Axis(顔面軸)は、9歳以降変化は認められません。
つまり小学3年生までに鼻呼吸を確立することが求められます。
小児の歯の矯正も5~8歳が望ましいとされています。
成長する力を利用して行います。顎の骨の形や大きさを整え、永久歯がきれいに並ぶための「土台」を作ることです。鼻呼吸を確立することは、小児矯正をサポートします。また小児の歯の矯正は口呼吸から鼻呼吸へ変えることを促します。
つまり 鼻呼吸と小児の歯の矯正は表裏一体の関係にあります。
『耳鼻咽喉科の役割』
発達障害 生活習慣の確立、睡眠障害の治療はは 一般小児科、小児神経科、児童思春期精神科などの先生方ですが、幼児から小児期のいびき・睡眠時無呼吸症、アレルギー性鼻炎、副鼻腔炎、アデノイドや扁桃肥大が背景にあり睡眠障害を起こしているときは 耳鼻咽喉科の医師の出番です。
歯科領域の異常は歯科の先生の助けが必要です。
お子さんのいびき・口呼吸・睡眠障害・アデノイド顔貌のような顔つきの異常を感じたら近くの耳鼻咽喉科に相談してみましょう。
当院のコラム;睡眠時無呼吸症候群(OSAS)
2025年スギ花粉症どうする?鹿児島
舌下免疫療法など体質改善は数年以上かかるため間に合いません。
免疫療法の希望者はスギ花粉が終了してから開始します。飛散中に開始すると副反応が強く出る可能性があるためです。現在、維持量で継続中の方はこのまま継続して問題ありません。
今年は長期寒波の影響で、2月23日現在、鹿児島では、飛散はわずかで、予防投与もかねて服用または軽症の患者さんの受診のみで、ひどいスギ花粉症による患者さんの受診はありません。寒波や気温差による鼻風邪症状、またはダニ合併の鼻炎、咳、後鼻漏、眼のかゆみなどの訴えが多いのが現状です。ご本人はスギ花粉症と思い受診されれ方が多くみられます。
通常はバレンタインの2月14日あたりから飛散が多くなることが例年では多いのですが、今年はあてはまらないようです。
しかし25日から気候が急に変わり暖かくなり一気にスギ花粉飛散が増えそうです。
鹿児島のスギ花粉症は、2月最後の週末からから3月中旬頃までの短期決戦となるようです。3月中旬以降は、ヒノキ花粉に移行しますが、鹿児島市周辺はヒノキ植林は少なく遠方からの飛散となるため、3月後半は花粉症による影響の患者さんは急に少なくなります。この点は関東や他県と違うところです。
スギ花粉症のピークになると、初期療法の服用では効果が乏しくなり、追加の対応が迫られます。
➡3月になりスギ花粉症の後半は、通常の花粉症症状以外にも注意が必要!!
副鼻腔炎、咳、喘息、皮膚炎など合併して幅広い対応が必要になる方が増えます。
スギ花粉症が長くなると、くしゃみ、鼻水、鼻閉、目の痒みのような典型的な症状以外の病状が出現してきます。鼻副鼻腔炎の合併、咳や痰の増加、咳喘息・喘息が悪化する方が増えてきて、花粉が付着しやすい目の周囲や顔に花粉皮膚炎も発症しやすくなってきます。
合併症が増えてくれば、単純に、スギ花粉症の治療を行っても効果は期待できません。
鼻副鼻腔炎の治療、喘息に準じる治療、アトピー性皮膚炎に準じる治療が必要になってきます。眼・鼻・のど・呼吸器・皮膚それぞれ臓器別に治療を行うのではなく、アレルギー全般および上下気道のアレルギーとしてとらえ治療を行い、感染症の合併も考えなければなりません。
【鹿児島スギ花粉症対策】
➡初期療法を考えましょう 当院HP『早くから始めるスギ花粉症治療;初期療法』を参照
スギ花粉症の方の1/3程度は飛散開始日前に軽い症状を感じています。
*通常は、飛散開始予測日の1週間ほどから服薬など開始します。
*または飛散開始前後で症状を感じてすぐに開始します。
➡スギ花粉の回避策や回避行動を行います
めがね、マスク着用、花粉が飛びやすい時間帯の外での行動を控えること
【花粉飛散情報の要注意日】
1:天気が晴れまたは曇り
2:最高気温が高い
3:湿度が低い
4:やや強い南風が吹き、その後北風に変化したとき
5:前日が雨
以上から、前日または当日の未明まで雨で、その後天気が急に回復して晴れ、南風が吹いて気温が高くなる日が要注意日となります。
1日のうち飛散の多い時間帯:正午~3時頃 夕方(地域によって差があります)の外出をなるべく控えましょう。外出しやすい時間帯は8時PM~10時AMごろとなり 外活動は午前に済ませます。 洗濯の外干しは控えます。
➡スギ花粉飛散情報が重要となります
九州地区のスギ、ヒノキ花粉 手間がかかる従来の方法で測定 信頼性が高いデータです。週末は休みです。
週刊予報 PM2.5 天気などと総合的に判断できる情報満載。
ポールンロボによる機械で測定するためリアルタイムで情報提供 当日のWeb症状アンケートも記載されます。
➡鹿児島での例年の花粉飛散の動きを把握します。
鹿児島は関東圏など比較すると、飛散が早く減少する県です。
2019年の全国調査では、鹿児島県のスギ花粉有病率は約20%程度、東京等の関東圏では約50%程度ですので全国的に患者数は、かなり少ない県になります。もっと少ない県は、スギ花粉がほとんどない、沖縄、北海道および奄美などです。関東圏ではスギ ヒノキ植林以外の排気ガス,PM2.5と花粉粒子との関連での重症化、コンクリート環境により花粉が停滞しやすい環境も影響していると思われます。
一般的には、鹿児島のスギ花粉症だけの影響は、例年2月中旬から3月中旬ごろまでで、3月中旬以降はヒノキ花粉に少しずつ移行します。通常は、約一ヶ月程度つらい時期ですが、関東圏では2か月程度つらい時期を覚悟しなければならないようです。鹿児島の場合、飛散開始後7~10日頃に花粉飛散のピーク(本格飛散)を迎え、このピークが2-3週持続して少しずつ減少していきます。
➡特殊な治療
*注射1本で治る治療:これは、長期作用のステロイドの注射による治療のため、将来的な副作用の懸念から勧められていません。
*定期注射で、症状をを抑える高額医療(ゾレア)
希望者全員が対象にはなりません。重症者のみが対象で、1本数万円する高額医療です。通常の治療での加療1週間程度観察期間(患者による症状の記録が必要)を設けて採血なども行い開始されるため、つらい症状が出現して1~2週間後から開始されます。鹿児島の場合、治療開始後、すぐに飛散がピークアウトするため対象者は限定されます。関東圏では、対象者は多いようです。
当院では、前者の両方の治療(ゾレア、注射ステロイド)は行っていません。
鹿児島での当院の患者さんの9割以上は、年に1回内服または外用治療目的での受診で、その年によっては、ピーク時に追加治療でほとんど対応可能です。
花粉関連の合併症(副鼻腔炎、咳、後鼻漏、喘息の悪化)を併発する方は多く、しばらく花粉症ピーク後も、継続治療を行います。
インフル感染爆発:どう対応?
インフル感染爆発:どう対応?
2020年~2023年
2020年コロナ渦の感染対策のため、インフルエンザなどの通常の感染症も流行しなくなり、2023年から感染対策が緩和されてから、急に通常の感染症の流行が始まり、
2023年夏にはインフルが流行するなど 様々な感染症の流行を予測できない状態となっています。コロナは、軽症化して定着した感染症のようになり、消えることはありません。
2024年はどうか?
夏ごろまではコロナの流行が多く、温暖化の影響による夏の酷暑ともに発生して熱中症の影響もあってコロナ感染がきっかけの重症化した患者さんが増加していました。
暑い夏が終わることから、若い人中心にマイコ感染が爆発的に増加して、多くの若い方の肺炎患者さんが急増しています。暑い秋から、寒冷順化できていないうちに、12月から急に寒くなると、急にインフルの爆発的感染がおこり、今までに経験したことがない数のインフルの患者さんの治療を行うことになりました。
2024年12月初めから2025年1月初旬インフルの爆発的流行起こる
感染拡大が急な原因は?
1)集団免疫低下
コロナ禍のコロナ以外の感染症の流行の減少で、インフルなど様々な免疫を持っている人が減少したこと(集団免疫低下)が大きな原因と思われます。
2)流行株が、抗体保有が少ないA(H1N1)pdm09型
2009年に世界的流行した新型ウイルスであったことです。その後 通常ワクチンにこのタイプも加えられ、通常の季節性インフルとなっていたウイルスです。
しかし、このタイプのインフルの歴史15年程度と歴史が浅く、集団免疫が少ないところに、コロナ禍のこともあり、2000年以降4年ほど流行がありませんでした。2023年のインフルA型の流行は、違うタイプのA(H3N2)型でした。
コロナワクチン接種に疲れ、最近のインフルワクチン接種率の低下も要因と考えられます。
➡国立感染症研究所による2024年夏の以下の4つのインフルエンザ抗体保有調査で、
『A(H1N1)pdm09型、 A(H3N2)型、B型(山形系統)、 B型(ビクトリア系統)』
0~4歳を除くと、4つのサンプル調査で、昨年12月流行したA(H1N1)pdm09型の抗体保有は最も低く10~30%程度、A(H3N2)型は20~60%程度、B型(山形系統)は20~70%程度、B型(ビクトリア系統)10~40%程度。
0~4歳はすべてのインフル抗体で非常に低くなっています。
3)家族内感染者が多かった
家族内で、一人インフル感染者が出現すると2~3日のうちに、次々に発熱して、ドミノ倒しのように患者さんが急増します。通常はインフルの家族内感染率は10~20%程度と考えられていていますが、今回は家族内感染が非常に多く見られました。この状態はオミクロン株などのコロナでも多く見られています。インフル流行当初は成人の患者から、高齢者、学校へ広がり、学校と家族内で急速に広がっています。
当院の場合、
12月第1週は普通のインフル感染程度で、1日に数人程度のインフル患者が、
2週目は警報レベルの5~7人程度、
3週目には、前週の4倍の20人以上
4週目の学校の冬休み前からは1日に40人程度のインフル患者さんを診察する状態となりました。
20年以上の開業でここまでの急速で爆発的なインフル流行の経験は初めてです。
『インフルの警報レベルは、1医療機関1日に6人程度です(週30人以上)』
☞インフル感染爆発へどう対応?
今回インフルの感染爆発をもたらしたA(H1N1)pdm09型の抗体保有が低かったことが大きな原因ですので、毎年インフルワクチンを行うことが基本。
特に小さい子供さんや体力が弱った高齢者がいるご家庭は、家族内感染予防のためにも全員が接種することです。
通常の家族内感染の予防としては
手洗いの徹底、家族内でもマスク着用、感染家族の別部屋への隔離(子供の場合は近くで見守り必要)、タオルやコップを共有しない、部屋の換気と加湿 など考えられています。
家族内感染予防の難しさ
家族とは、3密が重なったような場所のため感染予防が難しいところです。
インフルの場合は発症の前日から感染力があり、潜伏期間は短く1~2日程度が多く(1~5日程度)、家族内に感染者が一人出ると、その後1~2日のうちに発熱、関節痛での受診を多く認めます。
最初の家族内感染者は、最初の発熱などの発症者の直前に、感染して短期間の潜伏期で発症していると思われ、家族内にインフル感染者が出てから行う通常の家族内感染予防を行っても難しいでしょう。4日程度以降の家族内発症については、家族内感染予防対策で、ある程度は、予防可能かもしれません。
« Older Entries