院長の健康情報コラム
若年者の血管迷走神経反射(脳貧血)を防ぐには!!(コロナワクチン)
デルタ変異株前までは、若年者の重症化率は低く、感染者も多くなかったのですが、最近は変異株の流行により、十代のお子さんたちの感染が増えてきています。感染すれば軽症でも後遺症の発症が心配になります。変異株でも若年者の重症化率はまだ低いようですが、今後、新学期が始まり、インフル同様に地域社会や家族内での感染率上昇に多大な影響を及ぼしていくと思われます。
若年者は免疫反応が強いため、副反応が中高年より少し強くでることをご理解の上で、不安を感じながらも接種を希望されていると思います。新型コロナワクチンの接種をされるお子さんやご家族の気持ちを大切に、我々医療従事者も対応していきたいと思っています。
◆若年者に注意が必要な血管迷走神経反射(バタッと床に!!)
成人と違い十代は、ストレスや緊張で、血管迷走神経反射が出現することが多くなります。血管迷走神経反射は、命にかかわることはありません。
具体的には、医療機関では、緊張感で採血中に気分不良で顔が青ざめて気が遠くなることはよく経験します。学校では、校庭で長く立っていると意識が一時的になくなり倒れることもあります。接種当日、睡眠不足や体調不良、不安・緊張が強いと起こす可能性が高くなります。
立位や起立時に、立ちくらみや一時的意識消失をおこすと、不用意に倒れて頭部や顔面打撲のため外傷を負うこともあります。
◆医師の問診で接種可能かの判断!!
当日、発熱や体調不良があれば接種は出来ません。
稀な、アナフィラキシーが出る可能性があればできません。
接種に対する不安・緊張が強い場合も、医師による問診で接種不可と判断されることがあります。
👉 ネットでは、若年者の副反応に対する不安をあおる情報が反乱!!!
接種に対する不安が強い状態で来院されると好ましくありません。
【不安を解消するための情報として】
☞ 当日の接種そのものはあまり痛くありません。
痛みは、インフルエンザの接種と同じかそれより痛みは軽く感じます。
肩からの接種(筋肉注射)で、優しいスタッフが対応しますのでアッという間に終わっています。2回目の接種も同じ程度の痛みですみます。そのあと15分背もたれのある椅子で待ってもらうと帰れます。立つときは立ちくらみに注意してゆっくり立ち上がります。
☞ 接種後の副反応:
個人差がありますが、一般的には、帰宅して接種後3~6時間程度してから接種患部の痛みがでてきて翌日にかけて発熱・倦怠感等出現することがありますが、カロナールなどで対応できます。2回目の方が強く出ることがあります。当院で行うファイザー製のワクチンは、モデルナのワクチンより、副反応は軽く済むと思いますが、少なくとも翌日は予定を入れないようにしましょう。接種後1~2日程度は痛みで腕が上がりにくいこともありますので、利き腕でない肩に接種します。
希望者には、解熱鎮痛のためカロナール5回分を自費になりますが、接種後渡しています。
◆当日の血管迷走神経反射を回避するには
*親とお子さんともに平常心で来院する、お子さんは周りの人に影響を受けやすい。
*数日前から十分な睡眠を確保し体調を整える。
*接種前はトイレを済ませてリラックス。
*空腹・脱水予防のため、必要な方はペットボトルや甘い物を持参。
*待ち時間は背もたれのある椅子で待ち、急に立ち上がったりしません。
*接種直後に、通常の副反応である発熱・接種部の強い痛みはおこりません、
副反応は、帰宅してからおこりますの、痛み止めで対応できます。
血管迷走神経反射自体は、横になって休むことなどで治るので、特に健康上大きな問題になることはありませんが、突然起こり、ご家族の方もびっくりされるので起こさない準備は必要です。出現直後は、非常に稀なアナフィラキシーとの区別が難しいのも問題です。
コメント(インフルワクチンと比較)
毎年の若年者のインフルエンザワクチンで、血管迷走神経反射を起こす人は、ほとんどいません。少しチクっとするが何も起きないとわかっているからです。インフルワクチンもコロナワクチン同様に、帰宅して接種部の痛みと腫れは出現します。
コロナワクチンも、接種は少しチクっとするだけ何もインフルワクチンと変わりません。帰宅してから免疫をつけるための反応で、痛みと発熱がインフルワクチンより少し強く出るだけです。
急増するスギ花粉症にどうする?(舌下免疫療法:Afterコロナ)
今はコロナ禍のため、通常のニュースや関心事はワクチン・変異株などに向けられています。変異株の流行による入院ひっ迫・通常医療の制限が現実となりつつあります。
◆With コロナ
耳鼻咽喉科・アレルギー領域の気道症状として、咳・鼻水・くしゃみ・鼻閉・咽頭痛・咽頭違和感・発熱の訴えなど毎日の診療でよく経験しますが、圧倒的に通常の風邪や風邪ウイルス感染、アレルギー性鼻炎、副鼻腔炎、咽喉頭炎、喘息などがほとんどです。他科の内科領域では、生活習慣病の患者さんが定期通院を行い、整形外科領域では慢性の痛みの患者さんが、いつものようにリハ通いを続けています。マスコミ報道ではコロナ一色ですが、実際のクリニックでは、コロナ以外の対応を今まで通り行っています。
Withコロナでは、一部のコロナを疑う患者さんに注意しながら、すべての患者さんへのマスク着用のお願い、手指消毒、院内感染対策を行い、一般患者さんと別の導線または時間をずらして通常診療と別室または車内での発熱患者やコロナを疑う患者さんへの対応を行っています。
◆After コロナの耳鼻咽喉科
もう少しコロナワクチンが子ども以外の全年齢層に普及し、毎年インフル予防のような新型コロナ予防のためのワクチン接種が一般化して、外来で対応できる内服薬または注射薬の開発がすすめば今までの日常が取り戻せます。それがいつになるのかはわかりませんが、1年後なのかそんなに遠くではありません。
After コロナの耳鼻咽喉科では、ワクチン・感染対策が浸透して、特殊な感染症以外は流行しなくなり、感染症による中耳炎、鼻・副鼻腔炎、呼吸器疾患は激減したままの状態が持続すると思われます。開業医での感染症の対応はVPD:ワクチンで感染予防にシフトしていくでしょう。難聴・耳鳴・めまい・嚥下機能障害・口腔乾燥・嗅覚味覚障害・睡眠時無呼吸症・悪性腫瘍は高齢化と生活習慣の変化のため減少することはなく、コロナ後の健康不安や生活不安などからストレス・不安による耳鳴・ふらつき・口腔咽頭の心身症は少し増えると思われます。感染症が減少すれば、体の免疫反応は外へ向かわず体の内部へ向かう可能性が高くなります。外への免疫反応も感染病因のウイルスや細菌に向かわず、外部からの異物に向かうことになります。アレルギー疾患や自己免疫疾患は、今後も増えてくると思われます。
👉 耳鼻咽喉科領域でコロナ前から、猛烈に急増している疾患はスギ花粉症です!!
内服やレーザー治療、高価な注射薬ゾレアでは、急増するスギ花粉症やダニによる鼻炎患者さんを抑制できません。薬・外科治療などは対症療法です。本質的には体質改善や環境要因の改善が必要ですが時間がかかります。体質改善を期待するには、Afterコロナを見据え今からすぐに行動を起こす必要があります。それは舌下免疫療法です!!
効果を期待するには数年以上必要です。
スギ花粉症や通年性アレルギー性鼻炎(ダニ関与)は、生死とは関係ありませんが、日常生活活動や睡眠に大きく関与する疾患ですので、舌下免疫療法は、Afterコロナの生活のレベルを上げる一歩と考えましょう。スギ花粉症・ダニアレルギーは、感染症ではないため、スギ・ダニがある限り増加します。
【スギ花粉症の激増の詳細は】
スギ花粉飛散量の増加(量と期間)と都会の環境要因が大きな原因です。
有病率の比較:年齢層別・20年間隔の比較
*乳幼児(0~4歳)2019年3.8% 20年前の約2倍
*子供(5~9歳)2019年30.1% 20年前の4倍 増加率が顕著
*年長・思春期(10~19歳)2019年49.5% 20年前の2.5倍 最も多い年齢層
*成人(20~59歳)2019年45~48% 20年前の約2倍
*中高年(60~60歳)2019年36.9% 20年前の3.5倍
*高齢者(70歳~)2019年20.5% 20年前の約4倍 高齢での増加
“コメント”
20年前は20%程度の成人の有病率でしたが、2019年の成人では約50%弱は花粉症となっています。年少からの増加が顕著で中高年から高齢者の増加率が多くなっています。中年以降の増加はより若い年齢で発症した人たちの加齢による移行と思われます。
増加の主体はより若い世代にあります。
年少から思春期および若い世代の増加に抑制をかけないと今後もっと増加すると思われます。スギ花粉症の自然寛解率は12%程度(10年間:20-40歳)と低い報告ですので本質的な対応が早急に必要とされています。
【スギ花粉症には地域差があります】
以前は鹿児島・宮崎はスギ花粉症が少ない県でしたが、2019年の報告ではかなり増加しています。関東地方は有病率が45~65%程度と花粉症でない方を見つけるのが難しくなっています。スギに感作されていると、鹿児島から関東へ遊びに行って突然発症することもあります。学業のため関東で生活して花粉症を発症して鹿児島に帰ってくることも推測されます。
鹿児島 2019年18.3% 2008年12.1%
宮崎 2019年32% 2008年8.2%
沖縄 2019年8.6% 2008年6%
最も少ない県は北海道です。シラカバ花粉症が多い所です。
東京 2019年47% 2008年32.1%
山梨 2019年65% 2008年44.5% 日本で最も多い県
有病率が高い関東では県単位ののスギ人工林比率が低いところが多いですが広い面積です。有病率は低い宮崎のスギ人工林比率は高く、鹿児島県も比較的高い県ですので、スギ花粉症増加の理由として飛散量・期間だけでなく環境要因も大きく影響しているとも思われます。スギ林の年齢も飛散に影響します。鹿児島のスギ飛散期間は一ヶ月程度です(通常2月中旬~後半から3月下旬まで)。関東圏は2か月程度飛散するようです。東京などは大気の問題とスギ花粉が貯留しやすいコンクリート構造の町であることも影響しているとも思われます。鹿児島は山林も多いですが、海にも囲まれていますので花粉も停滞しにくい地形と考えられます。
自分で行うスギ花粉症対策(当院コラム2019年1月)も参照して下さい。
【ダニによる通年性アレルギー性鼻炎は微増】
有病率:1998年18.7% 2008年23.4% 2019年24.5% スギ花粉症に比べ微増
日本は米国の10倍、欧州の25倍の室内環境値です。ダニ感作の患者さんは、南アジアで日本よりもっと高く、地球温暖化の影響や気密性が高い室内で空調を使用して生活する時間が長くなっていることも原因と考えられます。自然寛解率は、20-40歳代:10年間では、スギ花粉症12.7% ダニによる鼻炎36.2%の報告があります。スギより自然寛解率が高いのも微増ですんでいる理由かもしれません。
☞ アレルギー疾患全般の自然経過に変化を期待でき、症状の軽減に導く治療
舌下免疫療法(SLIT)をどう行う?
【施行方法】
最初だけ少し通院回数が多くなりますが、基本は自宅で行う治療となります。初期の1~2か月は副反応でかゆみや局所反応など生じる治療です。抗ヒスタミン薬を併用することもあります。副反応の管理や鼻炎・喘息の悪化を注意しながら行います。具体的にはこちら舌下免疫療法(当院コラム)で確認して下さい。
スギとダニ両方行うこともできます。年少児は、最初は親が入れてあげます、アプリ(トリイ)活用は意欲を高めます。喘息とアトピー性皮膚炎は、通常治療でコントロールしておかないと舌下免疫治療で副反応が強く出ることがあります。
☞ スギ・ダニの舌下免疫療法で期待できる疾患および効果は?
*効果がでるのはスギ花粉症とダニによるアレルギー性鼻炎です。ダニによるアレルギー性結膜炎・喘息にも効果があります。アトピー性皮膚炎・食物アレルギーは効果が期待できません。
*鼻炎が悪化すれば気管支喘息も悪化しやすくなるのはよくあることです。喘息の80%にアレルギー性鼻炎の合併を認めます。舌下免疫療法は、鼻炎・喘息両方の治療が同時に可能です。
*鼻炎を改善させ、睡眠障害、集中力の低下、睡眠時無呼吸症、いびき、中耳炎、副鼻腔炎、口呼吸へ良い効果をもたらします。
*今後、感作が予測される新しいアレルゲンへの感さの抑制効果の報告があります。
*鼻炎が先に発症して喘息が出現するケースが80%程度認めます。先行するアレルギー性鼻炎を抑制して、その後出現することが多い喘息の抑制効果が期待されています。子どもの成長によって発症しやすいアレルギー疾患が変化する現象(アレルギーマーチ)の進行を少しでも抑える効果も期待されます。アレルギーマーチ(当院コラム)
*花粉症になると長い人生の中で、春先にいつも悩むことになるので、小児には軽症でも将来のため勧めます。受験の時期に花粉症を抑えることにもなります。
コロナワクチンのアナフィラキシーが、女性になぜ多い?(対応)
コロナ禍の東京オリンピックが始まりました。デルタ株中心の変異ウイルスが急速に広がってきています。今後、若い方の接種券が配布され、12歳以上の方の接種が増えてきます。若い方は、重症化は低く副反応は強く出るため、高齢者より打ちたくないと思っている方が多くいます。子どもさんに打たせたいかの島原市の報告では、希望する、どちらともいえないがそれぞれ4割、希望しないが2割と反応は分かれています。
7月22日テレビ長崎で、長崎大学の森内教授(小児科)は、『健康な子供は急ぐ必要はない、周りの大人の接種を優先してハイリスクの子供たちは重症化予防のため推奨、子供は重症化しにくく後遺症も残りにくいことを理由にあげる。接種するときは、子供の場合、ストレス反応(迷走神経反射など)が起こり易いので集団接種より個別接種を』すすめています。
18才~30代の活動的で行動範囲が広い年齢層の方は集団免疫の視点およびコロナ後遺症のことを考えるとできる方は接種が望まれます。比較的若い方女性に多いアナフィラキシーや若い男性に報告されている心筋炎(接種後4日程度までの胸痛・息切れ)の問題が懸念されています。
👉 アナフィラキシーは、ゼロではありませんが稀です!! -<正しい情報で判断を>-
◆コロナワクチンのアナフィラキシーの日本のデータから
(ファイザー製コミナティー中心)
『アナフィラキシーの日本での報告 厚労省7月21日から』
20~60歳の女性が中心で、女性が9割以上占めています。 60歳以上は極端に少なくなります。男性も8%程度認めています。男性は、20歳以上各年齢層で認め 20~50歳未満が少し多くなる傾向があります。応急処置が行われ多くは軽快。
当初日本では、比較的若い女性が多い医療従事者中心の報告及びアナフィラキシーの判断基準の問題のため、アナフィラキシーが多く報告されていましたが、世界基準のブライトン分類のレベル1~3(本当のアナフィラキシー)で判断すれば、最近の報告では多くなく(100万回あたり6件 7月21日)、諸外国並みのデータです。抗生物質(100万回あたり100~500件)に比べると極めて少ない。一般的にワクチンによるアナフィラキシー頻度は 1.3/100 万接種とされています。
厚労省の7月21日のアナフィラキシーの報告では、
レベル4(ブライトン分類でアナフィラキシーと判断できない)が約80%報告されています。現場では、アナフィラキシーの一歩手前やアナフィラキシー類似の迷走神経反射・ストレス反応・自律神経症状など多く起こしていることが推測されます。
レベル1~3の報告でアレルギー既往の申告があったのは20%程度です。
本人にアレルギーの自覚がなくても起こっています。アナフィラキシーは2回目より1回目に多いので、事前の判断が必要ですが、予測することはきわめて難しく、接種数日前から体調を整え睡眠をよくとり前日は飲酒を控えめにするなど考えましょう。
☞ 接種当日の飲酒・運動は控えめに
接種前日の痛み止め・風邪薬・抗ヒスタミン薬は控えます。他の疾患に対して投与中の場合は中止する必要はありませんが、接種できるか当日に予診医に判断してもらいましょう。原因物質として推測されているPEGのIgE抗体を簡易に測定する方法は確立されていません
最近問題になっている心筋炎の発症は2回目の方が多くなります。日本の厚労省の心筋炎・心膜炎の報告では、各年齢層および女性も多く報告されています。今後、心筋炎に関してはまとまった日本の報告が待たれます。
【用語説明】
*レベル4とは十分な情報は得られておらず、症例定義に合致すると判断できない。
*レベル5とはアナフィラキシーではない
☞ 厚労省のデータはこちら
<女性にアナフィラキシーが多いことから>
👉 仮説ですが、ワクチン成分のポリエチレングリコール(PEG)の経皮感作の可能性を指摘!!
mRNAによる影響などわかっていないことも多くあります。
PEGは女性の皮膚のエイジングケアで使用される化粧品などに含まれる成分です
経皮感作とは、ある物質を繰り返し皮膚に使用すると体はある物質を異物と認識して、ある物質を食物などとして体内にいれると体にアレルギー反応を起こします。湿疹やアトピーがあると経皮感作が成立しやすくなります。普段からの余計なものが入らないシンプルな保湿剤でのスキンケアは重要です。
➊ 赤ちゃんのピーナツアレルギー(海外)
2003年に、世界最初の経皮感作の研究報告です。湿疹がある乳児にピーナッツオイルを塗るとピーナッツアレルギーが増加します。その後、ピーナッツを離乳早期から食べるピーナッツアレルギーは少なくなる(経口免疫寛容)ことがわかってきました。現在では離乳早期から卵など除去せず、できる範囲で食べることが推奨されています。
❷ 茶のしずく石鹸の例(日本)
日本で有名な経皮感作の報告は、2009年、茶のしずく石鹸(加水分解コムギを含む)使用した人から、パスタや小麦食品を食して小麦アレルギーやアナフィラキシーが多く報告され、2011年にはメーカーは自主回収することになりました。
これらの出来事は経皮感作の有名な出来事です。
【女性の肌のエイジングケア】
ワクチンのアナフィラキシーは20~50歳代女性が9割近く占めるため、化粧品に含まれるワクチン成分のPEGの経皮感作が原因ではと推測されています。経皮感作は皮膚へ問題物質を使用しなくなると長期には食物アレルギーは起こしにくくなる可能性が報告されています。
女性は、肌のエイジングケアを20代後半から始める方が最も多く、20代前半から行う方が増加してきます。女性が長期によく使う傾向の化粧品やシャンプーに使われているワクチンの成分のポリエチレングリコール(PEG)が原因の一つとして疑われています。自分が使う化粧品などの裏にPEGの記載がないか確認してみましょう。
推測される機序
PEGは、医薬品では、マクロゴールとして軟こうや座薬のほか、内服薬に含まれていますので知らないうちに体内に取り入れていますが、問題ないことがほとんどです。 PEGを含む物を皮膚に繰り返し使うと、免疫が働いてアレルゲンとして認識し(経皮感作)、体内で抗体が作られる場合があります。ワクチン接種は筋肉注射なので血中濃度も急速に上昇するためPEGを取り入れた際、通常のPEGの取り入れ方よりアナフィラキシーを起こす可能性が高くなることは推測されます。
研究機関以外では、残念ながらPEGに感作されているか前もって調べることはできません。
👉 事前にアナフィラキシーを予測できない!!
👉 当日、待機中の急速に進行する接種2~15分の軽い初期症状を見逃さない!!
◆注意すべきアナフィラキシーの初期症状
急速に進行する全身発疹 ゼーゼー音がする 口唇の腫脹 意識血圧低下などは、本人も周りもすぐにアナフィラキシーを疑う症状ですが、
現場では、接種2分以降に急速に進行するいつもと違う軽い早期症状を本人が自覚して訴える事が大事です。
早期に判断して早めのエピネフリンまたはエピペンの筋注が必要です。
☞ 軽いマイナー症状として(急速進行が条件)
具体的には、急速に進行する風邪症状や花粉症の症状に注意!!
【呼吸器系】
*くしゃみ、鼻水、咳
*声がれ
*咽頭閉塞感
【皮膚・粘膜】
*全身ちくちく痛む感じ(口唇・舌の痛み含む)
*全身掻痒感(発疹なし)
*眼の充血・掻痒感
*接種部の発赤・蕁麻疹
*赤ら顔
【消化器】
*腹部症状(下痢・腹痛・悪心・嘔吐)
【循環器】
*頻脈
*意識がはっきりしない
(接種1分以内に、青ざめて冷や汗で意識低下は、アナフィラキシーではなく迷走神経反射)
迷走神経反射は、足を高くして横にするだけで改善に向かいます。アナフィラキシーは横にすることが重要ですが、それだけでは改善しません。
軽い症状でも各器官複数重なればアナフィラキシーとなります。ブライトン分類のレベル3アナフィラキシーは、上記各器官の軽い症状三つ以上となっています。
抗ヒスタミン薬や風邪薬を服用すると、このような初期のマイナー症状に気づかずアナフィラキシーの発見が遅れることがあります。但し、他の疾患に対して投与中の抗ヒスタミン薬を中止する必要はありません。
◆接種する前の注意点と対応
接種不適当者 添付文書から
〇明らかな発熱を呈している者
〇重篤な急性疾患にかかっていることが明らかな者
〇本剤の成分に対し重度の過敏症の既往歴のある者
〇上記に掲げる者のほか、予防接種を行うことが不適当な状態にある者
接種要注意者
〇抗凝固療法を受けている者、血小板減少症又は凝固障害を有する者
〇過去に免疫不全の診断がなされている者及び近親者に先天性免疫不全症の者がいる者
〇心臓血管系疾患、腎臓疾患、肝臓疾患、血液疾患、発育障害等の基礎疾患を有する者
〇予防接種で接種後 2 日以内に発熱のみられた者及び全身性発疹等のアレルギーを疑う症状を呈したことがある者
〇過去に痙攣の既往のある者
〇本剤の成分に対して、アレルギーを呈するおそれのある者
具体的には
*接種数日前から体調を整えること 当日は、飲酒・運動は控えめに
*喘息・アレルギー性鼻炎・アトピー性皮膚炎ではアナフィラキシーの発症リスクは変わらない。
*特定の食物・ペット・ハチ・ダニ・スギ・ラテックスアレルギーでも発症リスクは変わりません。
*PEG(ファイザー・モデルナ製)と交差反応があるポリソルベート80(アストラ製)の過敏症の方はできません。
*アナフィラキシーの既往者や類似症状の経験者は、担当医に相談を。
*抗凝固療法を受けている者、血小板減少症又は凝固障害を有する者は筋注後2分以上圧迫します。担当医とも相談を。
*喘息があればコントロールを十分に行う(副反応時の症状を悪化させます)。
アスピリン喘息がわかっていれば申告しましょう。
イブ、バファリン、ロキソニン、ボルタレンは禁止です。
アセトアミノフェンも300mg以下の少量にします。
*膠原病・リウマチ・免疫疾患・悪性疾患の治療者は担当医に接種の可否を確認すること。
*薬服用者は薬手帳を準備する。
(βブロッカーの降圧薬は、アナフィラキシー時のエピネフリンの効果を減弱するが効かないわけではありません)
*授乳・妊婦の方も問題ないとなっています。但し、妊娠3ヶ月までの方は担当医と相談を。厚労省のQ&Aから
*高齢で体力・活動が低下して食事もとれなくなっている方は、予備力が低いことが想定されるため担当医と相談
(ノルウエーで、余命が短い方が入居する高齢福祉施設で接種後の死亡が多数報告されました)
👉 痛み止めは服用してよいのか、いつ何を服用する?
◆痛み止めの服用について
接種前・接種時の痛み止めの使用は勧めません。
効果を期待する抗体の上昇に影響を与えるかもしれません。イブやロキソニンはアレルギー反応を助長することが稀にあります。他の疾患に対して投与中の場合は中止する必要はありませんが、担当医と相談を。
接種後の痛み・発熱に対してアセトアミノフェンを勧めます。
アセトアミノフェンも肝機能障害の報告があります。効果が期待できない方は、接種後であればイブ・ロキソニンの使用は問題ありませんが、胃腸障害・腎障害がある方は注意して服用して下さい。
アスピリン喘息がわかっている方は、イブ、ロキソニン、ボルタレンは禁止です。アセトアミノフェンも300mg以下の少量にします。
妊婦さんにはアセトアミノフェンを勧めます。
高齢者の声枯れは、肺炎の前兆?声帯萎縮
声の変化は幼少時期から変声期を経て思春期まで起こります。成人になるとしばらく一定ですが、中年以降は加齢変化から声の変化(第2の声変わり)をきたします。声のかすれ、声の張りがない、痰が絡みやすい、発声を持続することが出来ないなどのような変化は、加齢による声帯萎縮を起こしているかもしれません。
音声障害は嚥下障害とリンクしています。
声がしっかりしている人は嚥下も保たれていることが多いと考えられています。声が最初に悪くなり,そのうち嚥下障害が出現することが多く、声が出なくなってきたら要注意です。音声障害は、高齢者では咽頭・喉頭癌よりはるかに多く、65歳以上では、約3割程度の方がいると報告されていて、誤飲性肺炎のリスクとなります。
『声枯れの病気とは』
*話過ぎや風邪による声帯の炎症による声帯炎
*タバコによる慢性喉頭炎やポリープ様声帯
*習慣的に声を使う人に多い声帯結節
*片側性で血豆にもなる声帯ポリープ
*生活習慣病の胃食道逆流症と関連の喉頭肉芽腫
*喉頭癌(特に40歳以上、喫煙者)
*肺癌や動脈瘤などからの反回神経麻痺
*潤滑油としての唾液分泌低下による声がれ(口腔乾燥症)
*声帯が痩せてくる声帯萎縮(高齢者に多い)
など多数存在します。
近年、高齢化とともに特に問題なのは
👉 声帯萎縮症です!!!
加齢変化および会話が少なくなればだれでも起こる現象です。声帯萎縮は誤飲性肺炎を起こす嚥下機能障害の初期症状でもあります。
咽喉頭の加齢変化は50歳前後から起こり,最初は粘膜の繊毛機能低下や粘液産生低下により咽喉頭の乾燥や痰がらみが起こります。その後、声帯萎縮が起こると声がかすれだし、加齢変化により体のサルコペニア(筋力低下)が起こるようになると、咽喉頭全体の筋力低下,知覚低下が起こると嚥下障害を来すようになります。高齢者の誤飲性肺炎の原因となり、より状況は深刻化していきます。
自宅でできる誤飲性肺炎予防(院長コラム)
咽喉頭の乾燥(口腔乾燥症)や痰がらみは、音声障害に先行することも多くみられます。
もう一つ加齢変化で誰にでもおこる声のかすれの原因は
👉 口腔乾燥症です(60歳以上、2割)!!!
唾液量は健康な成人において1日 0.5~1.5ℓとされ個人差が大きく、高齢者の口腔乾燥は加齢により唾液分泌の予備能が低下したところにほかの因子が加わって生じると考えられています。口腔乾燥は、鼻閉による口呼吸、歯牙欠損や義歯装着による口腔閉鎖不全などでも生じます。
『ポリファーマシーについて』
高齢者は薬が多くなり、ポリファーマシー(害のある多剤服用)が気づかないうちに起こることがあります。薬剤性口腔乾燥症は,薬剤の副作用のいかんにかかわらず,服薬の種類が多くなるほど発症するとされています。
自宅でできるドライマウス対策 院長コラム
『口腔乾燥症の症状は』
*のどのねばつき
*舌の痛み・違和感
*味覚障害
*口臭
*歯科疾患の増加
*のどの感染症・痛み反復
*咳払い
*飲み込みづらい
*声帯の潤滑油としての唾液分泌の低下・喉頭腺の減少が起こると、長くしゃべると声がかすれやすくなります。
喉頭においても 喉頭腺が加齢とともに減少することが知られています。その結果,加齢とともに声帯は乾燥しやすくなり,声が出にくくなります。
◆声がれ・口腔乾燥対策
自宅では
鼻呼吸を行う
1日水1.5Lの飲水(酒、カフェイン飲料以外で)
しゃべる(歌手は声帯の寿命が長い)特に高齢男性は朝の新聞などの朗読(10分)
30回噛む(唾液を出す)
薬は最小限にする
咳払いを控え、大声を出さない
胃酸逆流をおこさない生活・食習慣(院長コラム)を行う。
活性酸素の抑制(抗酸化サプリメント アスタキサンチンの服用)
病院では
鼻や後鼻漏・胃酸逆流の治療、禁煙外来受診
声の衛生(院長コラム)のどの炎症・感染対策
*腹式呼吸
*鼻歌(ハミング 共鳴の利用)
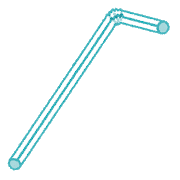
*ストロー発声オリジナルDr Titze 日本のアナウンサー編 YouTube動画
*VFE(声帯機能拡張訓練)
脂肪注入(効果は限定的:専門施設)、再生医療(先端医療)
以前行われたプッシングの対処的治療は、非生理的不適切発声方法として、過緊張発声を助長するため、最近では勧められていません。
最近の音声リハは、包括的に通常の発声の中で音声の回復をはかるVFEを行います。
腹式呼吸と鼻副鼻腔・口腔での共鳴を利用して、呼吸と共鳴を最適化して声帯に負担をかけない発声方法を学んでいきます。本格的な音声リハは、耳鼻咽喉科施設でも行っていません、特殊なボイスクリニックなどの限定された施設で行うのみです。音声リハのトレーニングを受けた言語聴覚士(ST)が必要ですが、日本では全STの数%程度の少なさのようです。
◆まとめ
水分をこまめにとって、上手によくしゃべることが最も大事です。
男性は女性より寡黙な方が多く、喋るように行動の変化をおこしましょう。
声枯れがあると、悪い物ではと不安になりますので、耳鼻咽喉科専門医で精査を受けましょう。
あなたのめまいは更年期or年のせい?BPPV
めまいは女性に多く、また加齢とともに増加します。女性は更年期障害として、めまいの訴えは6~12%程度出現する報告もあります。年をとって足腰が弱りふらつきころびやすくなり、また脳の働きの低下とともに平衡機能も衰えてつまずくことも増えます。グルグル回るようなめまいや、手足・顔の麻痺や呂律が回らないような症状と共にめまいがあればびっくりして救急車を呼ぶか、急いで病院受診を考えると思います。
軽いふらつきや立ちくらみ程度ではどうでしょうか。
病院受診はせず、疲れ、更年期、寝不足、年のせいではと自己判断していませんか? 耳からのめまいが、かなりの割合で含まれている可能性があります。
◆脳からのめまいは、意外に少ない
報告にもよりますが、脳からのめまいは、2~5%程度と考えられています。命にかかわることもあり、中枢性めまいを見逃してはいけませんので、動脈硬化・高血圧・糖尿病をお持ちの方や、中高年以降のめまいは、頭部精査を優先させる必要性があります。特に、男性中高年のめまいは注意が必要です。女性より中枢性のめまいの割合が高くなります。
回転性めまいの話題と注意点:院長コラム
めまいの原因で最も多いのは良性発作性頭位めまい症(BPPV)です。確率的にはめまいの約半分と考えて下さい。
難聴・耳鳴りが出ないため、自分で耳からのめまいと判断するには難しい病気です。通常は回転性めまいですが、軽い場合や高齢者では、ふらつき程度で、自然にも軽快することも多く、更年期や年のせい疲れなどと見逃されていることもあります。
良性発作性頭位めまい症(BPPV)は、発生機序から薬で治す病気ではありません。初期は、対症療法として点滴や内服することはあります。長期に薬を飲んで安静にすれば治る病気ではありませんが、医療機関で、長期に薬がだされ安静を指示されていることが多くあります。
◆良性発作性頭位めまい症(BPPV)について
耳鼻咽喉科が扱うめまいには、脳からではない末梢前庭性が多く、全めまいの60%を占めます。その中で最も多いのが良性発作性頭位めまい症(BPPV)です。40%強はBPPVであると考えられています。65歳以上女性では60%強の割合に増加するようです。
通常は、回転性めまいの内耳疾患で、めまいの半分程度を占め、男性より3倍程度女性に多く、中高年の女性に多い疾患です。軽い方や、高齢者ではふらつきの訴えのこともあります。
内耳の耳石が何らかの理由で剥がれ落ち、それが動くことで三半規管を刺激してめまいが起こります。運動不足、長期臥床、外傷後に起こり易くなります。寝たきり・運動不足など動かないでいると、半器官へ耳石が溜まってしまったまま動かなくなります。それが原因となりBPPVを発症してきます。また耳石もカルシウムであるため、閉経後の女性に多い骨粗しょう症との関連も考えられています。
【診断】難聴・耳鳴り症状はなく画像検査や聴力検査・採血検査などしてもわかりません。眼振検査で誘発性の眼振・めまいで確認します。検査のタイミングが合わないまたは軽い場合は検査で所見なく、原因不明のめまい・ふらつき(めまい症)として診断されていることもあります。
【治療】
浮遊耳石置換法と自宅でのめまい体操と前庭リハです。
発症機序から、薬で治す病気ではありません。
対症療法として嘔気、めまいに対して、点滴、薬物療法は一時的に行います。治りにくい方は、薬物療法、生活指導、前庭リハを継続していきます。BPPVプラスαのめまい疾患が併存していることもありますので慎重に判断していきます。
通常は、2~3週間で自然治癒することも多い疾患ですが、再発例や難治例も多く認めます。再発率も高いため普段から運動を心がけ、動くことを意識する必要があります。難治例で、毎晩耳石が剥がれて三半規管を刺激して遷延・再発する方には、めまい体操や耳石置換法では間に合わず、上半身を少し高くしての就寝、枕を高くすると起こしにくくなると言われています。
☞ NHKガッテン20191023放送(サイト)奈良の北原医師提唱:上半身挙上の仕方が説明されています。
☞ BPPVの基本事項は次のサイトを見てください。
- メディカルノート BPPV(新潟大学耳鼻咽喉科 堀井教授 監修)
☞ NHK健康チャンネルの動画を参考にめまい体操にチャレンジしましょう。
Ⓐ 後半器官結石(右、左)BPPVのめまい体操(Epley 耳石置換療法の一つ)(動画)
Ⓑ BPPV全般の寝返り体操 BPPV全般のめまい体操(動画)(特に外側半規管結石)
Ⓒ 平衡感覚を鍛えてめまいを解消(動画)
Ⓒの動画は、BPPVだけでなく、前庭神経炎、メニエール病などの急性期後のリハビリとしてのめまいリハや加齢変化による平衡機能の低下予防にも応用できます。
☞ BPPVの難治化要因としての寝相・骨粗鬆症との関係:
難治化や再発例は、寝相が良すぎて動かずいつも同じ向きで寝る方、長期臥床後、二次性(メニエール病後、外傷後)に多いと言われています。
また骨密度が低下した方に、再発例が多い報告があり、耳石が脆弱化している耳石粗鬆症とも考えられています。今後、若いころからから骨粗鬆症への対応がBPPV発症の予防につながる可能性があります。
◆possible BPPV(BPPVの可能性として治療 検査でわかりにくい)
眼振検査で分かりにくい典型的眼振消失後の耳石異常のBPPVのことです。
2015年の BPPV の新診断基準では,繰り返す頭位性めまいを訴えるが,頭位,頭位変換眼振を観察されない,非典型眼振を認める BPPV を possible BPPV と定義されています。
臨床の現場では、検査のタイミング次第で、眼振所見を認めず、典型例以外の眼振疑いの状態はよく経験します。頸部痛・腰痛・めまい恐怖・体調不良からうまく検査ができない方も多くいらっしゃいます。Possible BPPVは、誘発性めまいを反復し、めまいリハを恐れず反復することで改善に向かう方たちを想定された呼び名です。誘発性めまいを恐れないで前庭リハを行うことが強調されます。
病院で確定診断されず、原因不明のめまいに中にpossible BPPVが潜んでいる可能性があります。耳石は2~3週間で自然代謝して消失するため、病因での検査の時に小さい耳石で検査感度以下の時は、眼振検査ではわからないことがあります。原因不明のめまいの方は、一度はBPPVを疑い積極的に前庭リハを行ってみましょう。
または奈良の北原先生が提唱しているヘッドアップ療法を行ってみてい下さい。
BPPVとヘッドアップ療法(原因不明のめまい) youtube 北原:耳鼻科めまいセンター
☞ PPPDも症状が似ていて原因不明のめまいの原因の一つに挙げられますが、PPPDは昼から悪化してきます。BPPVは朝に悪くなります。PPPDはふらつきの訴えでBPPVの典型例は、回転性めまいが主となります。
診断がつきにくいめまい症:PPPD 院長コラム
◆めまいの原因は一つではない
高齢になれなるほど併存疾患もふえてきます。併存疾患のための薬が多くなり薬剤性めまい・ふらつきが増えてきます。加齢のため動脈硬化が進行し脳虚血が起こり易く、筋力の低下が進むため立ちくらみ・ふらつきが増えます。女性は貧血・更年期障害・片頭痛関連・自律神経症状との併存が多くなります。
以下のコラムも参考にしてください。
診断が難しい高齢者めまい:院長コラム
『めまい疾患併存例』
*更年期のめまいとメニエール病
*BPPVとメニエール病
*BPPVと立ちくらみ
*メニエール病と心因性めまい
*片頭痛関連めまいとメニエール病
*加齢によるふらつきとBPPV
*薬剤性のめまいとBPPV
*薬剤性のめまいと加齢によるふらつき
*肩こりのめまいとBPPV
*椎骨脳底動脈循環不全とBPPV
など併存していることもあり見極めて対応が必要になります。
確率的に多いBPPVはいつも鑑別に上げて耳鼻咽喉科専門医やめまい相談医の受診を考えて下さい。
◆まとめ
めまいの訴えイコール
抗めまい薬(メリスロン、アデホスなど)、漢方などの長期処方や点滴加療・安静で終わりではありません。
めまい・ふらつきの原因を見極め、耳鼻咽喉科的精査以外では、必要により頭部精査・貧血・心疾患不整脈の精査および婦人科での精査など行っていきます。前庭リハや運動習慣も重要です。フレイル・筋力低下対策としての筋トレ・食事療法も行いましょう。BPPVはいつも鑑別に上げましょう。
【めまい・ふらつきの治療】
内科的治療
耳石置換療法、ヘッドアップ、前庭リハビリ
抗めまい薬、漢方処方
睡眠指導
筋トレ、運動食事療法
カウンセリング、心身症として治療
など幅広い知識のもとに対応が必要です。他科の先生方の協力を得ながら対応する必要性も出てきます。
« Older Entries Newer Entries »