院長の健康情報コラム
胃酸の逆流と耳・鼻・のど・呼吸器
喘息患者でのアレルギー性鼻炎の合併は80%前後、アレルギー性鼻炎の10~20%に喘息の合併がみられ、合併率が高いだけでなく、喘息の悪化にも影響するなど関連が非常に深いものになっています。これをone airway, one diseaseと呼び、鼻などの上気道と肺の下気道をひとつの疾患群として治療する考えです。
人体の発生段階で、呼吸器の上皮、消化器、咽頭、耳管、中耳は、内胚葉に分類され、胎児の初めは咽頭・呼吸器・消化器は同じ組織に起源があります。実際の診療でも、咽頭・上下気道に胃・食道の影響が関わった病気が多数あり、多彩な症状をおこしていることがわかってきました。
食生活の欧米化にともない、胃食道逆流症(GERD)が増加しています。ある報告では、ここ40年の間に、日本人の胃酸を出す細胞が1.35倍増加していました。
げっぷや胸やけ以外の胃食道逆流症が関係する食道外症状としての上下気道・肺への影響がかなりみられます。具体的には、咳、喘息の悪化、小児の咳、高齢者での誤飲性肺炎への影響、のどの違和感、声がれなどが知られるようになり、これら以外にも耳痛、中耳炎、後鼻漏、副鼻腔炎、歯牙酸蝕、胸痛、睡眠障害なども報告されています。
胃食道逆流症は、喉頭酸逆流・呼吸器逆流を引き起こし、多彩な症状の原因になっていますが、実際の現場では、耳鼻咽喉科(のどの訴え)、消化器科(胸やけや胃もたれ)、呼吸器科(咳や痰)、小児科(子供の病気)と分割され、統合して診察できる体制ではありません。
👉 今回は、胃食道逆流症(GERD)が引き起こす、のどの違和感、声がれ、咳、喘息や誤飲性肺炎への影響、中耳炎、副鼻腔炎、睡眠障害など様々な症状に対する総合的な話です。
自分がGERDの可能性があるか次の問診で確認をしてください。ガッテンの内容も確認しましょう。
★Fスケール(GERDの問診)サイト
★ガッテン:咳が止まらない!歯が溶ける!犯人は胃?サイト(2018年6月)
★胸やけ、酸っぱい物が上がってくる、げっぷが多いと自分は胃食道逆流症と判断することは比較的容易です。長引く咳や突然の咳、のどの異常感、治りにくい喘息、風邪もひいてない突然の耳痛、睡眠障害、胸痛で胃食道逆流症が原因と考える方は少ないと思います。乳幼児も、未熟性のため逆流症は、咳・ゼーゼー・呼吸器感染の原因にもなります。痩せている方もストレスが関与する場合もあります。以下の解説を参考に、肥満の方はもちろん、最近体重の増加が気になる方や腰背中が曲がってきた年配の方は、自分に関係していないか、そしてお子さんやご両親・祖父母に関係していないか考えてみましょう。
◆胃食道逆流症(gastroesophageal reflux disease:GERD)とは
胃食道逆流により症状や合併症が引き起こされる疾患です。脂っこい料理を食べお酒を飲む人に多く、胸やけやげっぷなどの症状があります。
通常は胃液や胃の食べ物が食道に逆流しないようになっていますが、逆流防止機能障害があると生じます。食道粘膜は胃酸の刺激を防ぐ機能は備わっていません。食道裂孔ヘルニアはリスク因子です。
胃カメラで食道粘膜障害がないことを確認されると非びらん性胃食道逆流症(nonerosive reflux disease:NERD)と診断され、逆流症状を訴える患者の60~70%に認めます。生活の欧米化、ピロリ菌感染率低下、肥満の増加に伴い日本人の酸分泌は急速に増加しています。GERDの重症例では、食道狭窄・出血、バレット食道からの癌の発症もあります。
妊婦、乳幼児、肥満傾向、高齢者(背骨は曲がる亀背)、お酒飲みすぎる人、食べ過ぎる人、咳が長引く人、ベルトを締めすぎる、コルセット使用者、ストレスが多い人(NERD)など
☞腹圧がかかりやすいと起こります。一部にはストレスの関与もあります。
*Ca拮抗薬(降圧薬)テオフィリン(ぜんそく薬)硝酸薬
☞逆流を防止する下部食道括約筋を緩めます。
*抗コリン薬
☞消化管運動低下させ、胃酸がたまりやすくなります。
抗コリン薬の例:デパス セルシン 三環系抗うつ薬 抗精神病薬ブスコパン パーキンソン病薬 風邪薬 第一世代抗ヒスタミン薬 など
◆生活習慣の改善による対応
★お金をかけない肥満&健康対策:当院コラム
*過食を避ける 食後2~3時間就寝しない
*食後前屈み姿勢を避ける
*高脂肪食やアルコール・甘い物・コーヒー、ミント、柑橘類などを避ける
*就寝時頭部を15cmほど挙上し、上半身を少し上げて就寝する。挙上の仕方は、次のサイトも参考にしましょう。
★ガッテン:咳が止まらない!歯が溶ける!犯人は胃?サイト(2018年6月)
*ベルトなど腹部の締め付けを避ける
*長時間の農作業などを避け、普段から背筋を伸ばすようにする
生活習慣の改善は、以下のPPIの治療と併用して効果を認めます。
◆治療は?
*PPI:プロトンポンプ阻害薬(オメプラゾール、ランソプラゾール、ラベプラゾール、エソメプラゾール)
作用には少し時間(5日ほど)がかかります。8週間投与。
PPIはモサプリドや六君子湯より改善効果が高いと考えられています。
非びらん性のNERDではPPIの効果は低くなります。ストレスの関与も疑います。
*PPIの併用治療
→PPI抵抗性NERDに酸抑制効果のアルロイドGの併用
→就寝前H₂ブロッカー(ガスターなど)の併用:
夜間の酸分泌抑制が不十分の場合に行うが、1週間で耐性ができ長期投与では効果減弱の可能性あり。
→六君子湯:PPIへの追加投与で上乗せ効果あり
→モサプリド:NERDやPPI抵抗性GERD)にはPPIにモサプリドの上乗せ効果あり
*P-CAB:タケキャブ タケプロン(ランソプラゾール)の改良版で、タケプロンより効果が早く酸性環境下でも安定性があり、作用持続が長く、タケプロンよりピロリ菌除去が高いなどの特徴がありますが薬価が高くなります。
『PPIの弊害』
*胃酸分泌抑制により腸管感染症のリスクがわずかに増大
*胃酸分泌低下による胃内細菌の増殖とその逆流物の肺への吸引で市中肺炎が増加する可能性が考えられますが、GERD自体が肺炎の危険因子でもあるので肺炎のリスクはわずかに増大
*PPIの骨代謝への影響とカルシウムの吸収障害により、服用1年以内は骨折のリスクはわずかに増大
*ランソプラゾールによる難治性下痢の可能性
◆様々な食道外症状(咽喉頭酸逆流・呼吸器逆流)とは
➡どのようにして食道外症状が起こるのか?
★胃酸がのどまで逆流しての直接症状と気道への微量誤嚥による咳。
★胃酸が食道周囲の神経を刺激し、のどの炎症を認めない間接症状と反射性の気道の迷走神経刺激での咳
上記の胃酸分泌による直接・間接症状で様々症状を引き起こします。
➡中耳炎
結論:胃食道逆流症(GERD)が小児と成人の中耳炎へ関与する場合はありますが、小児では逆流症の治療では中耳炎への効果認めず、成人では逆流症の治療で一部に効果を認める報告があります。2015年GERDガイドラインでは、GERDと中耳炎の関与の報告のエビデンスは低く今後の検討が望まれるとなっています。
詳細:小児では2012年の海外の報告では、胃食道逆流症(GERD)が関与する慢性滲出性中耳炎は48.4%、反復性中耳炎では62.9%の関与とされています。3ヶ月の逆流症での治療では効果は認めていません。日本の小児の報告(上出)では、中耳炎のない耳痛や治療抵抗性中耳炎、両側の発熱がない鼓膜膨隆は疑うとあります。日本での成人の滲出性中耳炎への報告(曽根)では、GERDの関与が報告されPPIによる逆流症への治療と生活指導で中耳炎への効果も認めています。しかし2015年のGERDガイドラインでは、中耳炎との関係に関してエビデンスレベルは高くなく、因果関係は不明となっています。
➡副鼻腔炎
2013年の海外の大規模報告では、小児と成人共に慢性鼻副鼻腔炎の発病にGERDとの関連性の報告があり、副鼻腔炎術後の改善不良例にもGERDとの関連が指摘されています。しかし逆流症の治療で副鼻腔炎への効果があるかはまだ不明です。慢性鼻副鼻腔炎の難治例にはPPIなどの逆流症の治療の検討の余地はあります。
胃酸逆流の喉頭所見として、喉頭肉芽腫(通常片側)や喉頭の炎症・発赤・浮腫から声門下の炎症などを認めます。咽喉頭酸逆流の症状として、咳嗽・声がれ・咳払い・のどの異常感が胃酸逆流の影響で生じます。
対策:逆流症の治療(PPI)の効果は限定的です。
咽喉頭酸逆流では、弱酸~無酸の逆流による発症の場合あり、初期治療から増量や投与期間の延長を考える必要があります。無酸の逆流のことあり、PPIによる酸のコントロールだけでなく逆流そのものの改善を目的にモサプリドや六君子湯の併用や生活・食習慣の改善も考えます。
➡咳
咳は咽喉頭酸逆流と呼吸器逆流で生じます。
欧米では多く、食生活の欧米化により従来は少ないと考えられてきた胃食道逆流症(GERD)による慢性咳嗽は、日本でも増えています。食事中や食後、起床、上半身前屈、就寝直後、会話、体重増、飲酒といった咳症状の悪化があれば、疑う必要性があります。胸やけ、げっぷ、口腔内の酸味が無い場合も多く診断に苦慮する場合もあります。
夜間に咳が好発すときは、GERDと喘息また咳喘息の合併を疑います。肥満者は要注意です。
咳による膜圧の上昇や逆流防止機能の下部食道括約筋の緩みが胃食道の逆流をもたらし、それが食道から離れた気管気管支反射や微量誤嚥などにつながることでさらに咳を生じるという考え(咳と逆流の自己永続サイクル)があります。
治療:逆流症の治療(PPIなど)や生活指導で改善する報告もあれば効果が無かった報告もあり、PPIの効果は限定的です。
➡喘息への関与
結論:喘息患者ではGERDの保有率は高く、胸やけや呑酸、げっぷなど症状があり夜の呼吸器症状がある患者はPPI(プロトンポンプ阻害薬)を行います。GERDの症状がない方への投与は効果を認めません。
詳細:喘息患者ではGERDの保有率は45~71%と高く(一般日本人は6.6~37.6%)
GERDは喘息悪化の因子の一つです。GERD合併喘息では、経口ステロイドの投与回数が多く、不安やうつ状態を伴い夜間発作症状が強く出てきます。またコントロール不良の喘息患者のうち24%にサイレントGERDが存在する報告があります。
『GERDが関与する喘息の特徴』
*非アトピー性
*夜間に主に発作が増悪
*食後症状が悪化
*喘息治療に抵抗性
*胃酸分泌を抑制することにより症状が改善
プロトンポンプ阻害薬(PPI)は、逆流症状と夜の呼吸器症状がある患者に効果を認めます。逆流症状が無い喘息患者への効果は乏しいと言われています。PPIの8週間の投与で症状と検査の改善が認め報告があります。肥満者は注意しましょう。
当院コラム:肥満と喘息;ダイエットで喘息がなおる?
➡高齢者の誤飲性肺炎への関与
高齢者の女性に多く、腰椎後弯による前屈み姿勢や、骨粗鬆症による円背、食道裂孔ヘルニア、胃・食道切除の合併が原因となります。寝たきりの患者で食後2時間座位を保つと発熱の患者さんの割合が減る報告があり、GERDと嚥下性肺炎の関連が推測されます。
対策:逆流治療薬のPPIでは、胃酸分泌を抑えますが逆流自体を抑制しないので誤嚥性肺炎には無効です。食後2時間の座位やリクライニングでの上半身挙上を行うことが重要です。
新生児・乳児のGERD(嘔吐、溢乳)は2か月~1歳半までに自然治癒しますが、幼児期移行は、自然治癒は少なくなり、嘔吐、喘鳴、咳嗽、胸痛、呼吸器感染、嚥下障害などの原因となります。乳幼児喘息の難治例にGERDの合併があります。喉頭軟弱症は生後4~8か月をピークに12~18か月で寛解していきますが、難治例にはGERDの合併があります。呼吸器乳頭腫の発症・再発にGERDが大きく関与しています。
治療:おくびの励行 母乳ミルク・食事直後に臥位をとらない 食事を小分けにする、肥満児の減量、PPI、H₂ブロッカー
GERDによる夜間の逆流による睡眠障害は、PPI投与で改善します。
➡胸痛
GERDによる狭心痛と同じ痛みが生じることがありますが、PPIの効果は限定的。GERDと心虚血の関連も報告されています。
➡歯牙酸蝕・歯周炎
GERDが歯牙酸蝕の原因となる可能性があります。
➡睡眠時無呼吸症
閉塞性睡眠時無呼吸症(OSAS)の患者で夜間のGERDの発症が多く、反対に夜間のGERD症状を有する方は、OSAS症状を有するリスクが高くなります。
参考資料
胃食道逆流症診療ガイドライン2015
ENTONI 2019年5月 せき・たん
アレルギー疾患すべて 日本医師会
消化器疾患診療のすべて 日本医師会
小児滲出性中耳炎治療のポイント 上出 洋介 日耳鼻122:1198-1201、2019
回転性めまいの話題&注意点
めまいを訴える患者さんは高齢社会を反映して増加の一途をたどっています。麻痺が無い短期のふらつきは風邪症状、不眠、疲れ、肩こり、脱水など日常生活に問題あることも多く、自己対応で済ませる方も多いと思いますが、ぐるぐる回る回転性のめまいは、びっくりして救急車を呼ばれる方も多くいらっしゃいます。
👉今回は、耳鼻咽喉科医が診察することが多い回転性のめまいの最近の話題と生命に関わるめまいを見分けるうえでの注意点の話です。
三つの話題
①良性発作性頭位めまい症(BPPV)と骨粗鬆症
②メニエール病の中耳加圧療法
③片頭痛とめまいの関係
◆めまいの注意点(危険なめまいを見分ける事)
ふらつきをめまいと考えてない方もいるので、ふらつきも含めてめまいと呼んでいます。
めまいを➊回転性のぐるぐる回るめまいと❷ふらつき(浮遊性めまい)に分けて考えています。
めまいの原因を考える時 ➊末梢前庭性(耳鼻咽喉科疾患に多い)❷中枢性(脳卒中、脳腫瘍など) ❸その他(不整脈、貧血、自律神経、薬剤性、筋力低下、肩こりなど)に分けます。回転性めまいは末梢前庭性に多く、良性発作性頭位めまい症、メニエール病、前庭神経炎、めまいを伴う突発性難聴、内耳炎が代表疾患です。中枢性では、脳卒中・脳腫瘍以外では、近年、片頭痛に関連するめまいが、前庭性片頭痛という疾患単位として確立され、症状として回転性めまいを多く認めます。
話題➊ 良性発作性頭位めまい症(BPPV)と骨粗鬆症
耳鼻咽喉科が扱うめまいには末梢前庭性が多く全めまいの60%を占めます。その中で最も多いのが良性発作性頭位めまい症です。回転性めまいの内耳疾患で、半分程度を占め、男性より3倍女性に多く、中高年の女性に多い疾患です。
内耳の耳石が何らかの理由で剥がれ落ち、それが動くことで三半規管を刺激してめまいが起こります。運動不足、長期臥床、外傷後に起こり易くなります。寝たきり・運動不足など動かないでいると、半器官へ耳石が溜まってしまったまま動かなくなります。それが原因となりBPPVを発症してきます。また耳石もカルシウムであるため、閉経後の女性に多い骨粗しょう症との関連も考えられています。
治療:
浮遊耳石置換法と自宅でのめまい体操です。発症機序から、薬で治す病気ではありません。対症療法として嘔気、めまいに対しての薬物療法は一時的に行う程度です。
通常は、2~3週間で自然治癒することも多い疾患ですが、再発例や難治例も多く認めます。再発率も高いため普段から運動を心がけ、動くことを意識する必要があります。難治例で、毎晩耳石が剥がれて三半規管を刺激して遷延・再発する方には、めまい体操や耳石置換法では間に合わず、上半身を少し高くしての就寝、枕を高くすると起こしにくくなると言われています。
☞ NHKガッテン20191023放送(サイト)上半身挙上の仕方が説明されています。
☞ BPPVの基本事項は次のサイトを見てください。
- メディカルノート BPPV(新潟大学耳鼻咽喉科 堀井教授 監修)

☞ NHK健康チャンネルの動画を参考にめまい体操にチャレンジしましょう。
Ⓐ 後半器官結石(右、左)BPPVのめまい体操(Epley)(動画)
Ⓑ BPPV全般の寝返り体操 BPPV全般のめまい体操(動画)(特に外側半規管結石)
Ⓒ 平衡感覚を鍛えてめまいを解消(動画)
Ⓒの動画は、BPPVだけでなく、前庭神経炎、メニエール病などの急性期後のリハビリとしてのめまい体操や加齢変化による平衡機能の低下予防にも応用できます。
BPPVの難治化要因としての骨粗鬆症との関係:
難治化や再発例は、長期臥床後、二次性(メニエール病後、外傷後)に多いと言われています。骨密度が低下した方に、再発例が多い報告があり、耳石が脆弱化している耳石粗鬆症とも考えられています。今後、若いころからから骨粗鬆症への対応がBPPV発症の予防につながる可能性があります。
骨粗鬆症での対応:
骨密度は20歳ごろがピークと言われ、若いときの過剰なダイエットや痩せすぎは、閉経後の骨粗鬆症の悪化が予測され、骨折予備軍と考えられています。
食事、運動、生活はどうするか?
ロコモ体操:兵庫県立尼崎総合医療センター(youtube)
運動は背筋運動、スクワット、壁で支え片足立ち、壁で支えヒールレイズ(かかと挙上)、水中歩行などのレジスタント運動を行います。食事は、バランスの良い3食を食べ、肉・魚・大豆・納豆・卵・牛乳・小魚・きのこ・鮭などタンパクやカルシウム・ビタミンD・ビタミンKをよく食べましょう。レジスタント運動で筋肉量を維持し、骨密度の減少に効果があります。ビタミンDを維持するには日光浴も大事です。肥満者は少しずつ減量を試みます。急な減量は、筋肉量の低下をもたらします。喫煙や過度の飲酒も骨粗鬆症を早めます。
*骨粗鬆症の運動療法:NHKの健康チャンネル(サイト)
*骨粗鬆症の食事療法:NHKの健康チャンネル(サイト)
*骨粗鬆症の薬物療法:NHKの健康チャンネル(サイト)
を参考にしてみてください。
話題❷メニエール病の中耳加圧療法
メニエール病の基本事項は次のサイトで確認して下さい。
*メニエール病:NHK健康チャンネル(サイト)
耳のめまいの病気のメニエール病は内耳のリンパ水腫でめまいを起こす疾患です。内リンパ水腫を起こす理由はまだわかっていません。メニエール病はストレス、睡眠不足、几帳面との関与が大きい疾患です。月経はメニエール病の誘発因子となり、更年期障害と合併しやすいと考えられています。急性期のめまいに対して、回転性めまいの持続時間は10分程度から数時間程度ですので、内服または点滴加療、急性の聴力低下はステロイド治療などを行います。
この疾患は反復するので予防が重要です。生活習慣の改善、睡眠指導、軽く汗を流す運動をすること、飲水指導を行います。難治例に対して外科的治療は後遺症を残す可能性が高く慎重に検討する必要があります。後遺症を残さない新しい中耳加圧療法が外科的治療の前段階治療と位置づけられます。
難治・再発するケースは多く、難治例(stage4)を対象に、2018年9月から中耳加圧療法が、保険収載されました。
詳細は、*日本めまい平衡医学会適正使用指針(サイト)で確認して下さい。
中耳加圧療法の治療対象は:
保存的治療に抵抗してめまい発作を繰り返し、外科的治療を考慮するメニエール病確実例および遅発性内リンパ水腫確実例(stage4)です。耳鼻咽喉科専門医のみが実施できます。
実施要領:
貸し出しの中耳加圧装置(シリコンゴムチューブを介して、圧波を外耳道を通して鼓膜に送る装置)を1回3分1日2回行い、月間の症状を日誌に記載してもらいます。月1回通院して1年後に評価を行います。2019年10月現在この装置の貸し出しは、一部の大きな病院に限定されています。2020年頃から開業医へも貸し出しが拡大されるようです。
話題❸ 片頭痛とめまいの関係(前庭性片頭痛、メニエール病との併存)
片頭痛の基礎知識は*日本頭痛学会:片頭痛(サイト)*NHK健康チャンネル:片頭痛(サイト)で確認して下さい。
日本では約840万人と推計、ほとんどは30歳までに発症し、6割程度は生理中に悪化、妊娠中は改善、更年期初期に悪化し年齢とともに罹患率は低下します。20台から50台の女性に多く、エストロゲンの関係が考えられています。
めまい患者さんが、頭痛を訴えても、脳卒中や脳腫瘍以外では片頭痛との関連を疑うことは今まではあまりありませんでした。最近では、頭痛外来の片頭痛患者の半数以上に何らかのめまい症状があり、片頭痛とメニエール病の共存率も高いと知られています。前庭性片頭痛という疾患単位として診断基準が確立されたのは近年のことです。片頭痛関連めまい(前庭性片頭痛)は、今まであまり知られていなかったため、難治性や原因不明のめまいの患者さんの中にかなりの割合で含まれていると考えられています。外国の耳鼻咽喉科外来の高齢者のめまいの原因で13%の報告があります。
◆診断
*過去も含め片頭痛症状がある
*めまい前後に頭痛がある
*めまい症状は、自発性めまいや視覚刺激・頭部運動で誘発されるめまいや浮動感(回転性めまいが多いが、一部に浮動感あり)
*少なくとも5回のめまい発作で、5分~72時間持続
*めまい発作の少なくとも50%に1つ以上の片頭痛兆候(頭痛、光・音過敏、前兆)がある
*めまい発作時は、高度難聴はなく、耳鳴・耳閉感のあることは多い
◆治療
*めまい発作時は、トラベルミン、セファドール、ナウゼリンなど
トリプタンのめまい効果は認めないようですが、頭痛には屯用で使用。トリプタンは、脳梗塞、狭心症、心筋梗塞、重度高血圧、重度肝臓病では使えません。
*片頭痛の予防治療が発作の予防に有効
ミグシス、トリプタノール、インデラル、デパケン、SSRI(抗うつ薬)、呉茱萸湯など
*めまいのリハビリ(片頭痛症状も改善することが報告あり)
◆生活で注意点と対策
*強い光、騒音、人混みを避ける
*寝過ぎ寝不足を避け、休日も普段通り
*ストレス回避
*ワイン、チーズ、アルコール、チョコは避ける
*赤系サングラスを選ぶ
*片頭痛発作時は、静かな暗い場所で安静または睡眠、冷たいタオルで痛む箇所を冷やします。
◆めまいの注意点(危険なめまいを見分ける事)
*糖尿病・高血圧・脂質異常症・肥満など動脈硬化の合併を疑わせる既往や発作性心房細動があるときは特に中枢性のめまいの注意が必要です。
*めまい以外に、運動・感覚障害や呂律異常、頭痛、顔面麻痺しびれ、目の焦点が合わない、二つに見えるなどあれば、中枢性をすぐ疑います。
まっすぐ歩けない、突然の肩こり、急に力が入らない、一瞬で消えるしびれのときも脳梗塞の前兆のこともあります。
めまいの他に、耳鳴り・難聴があれば末梢前庭性(耳鼻咽喉科疾患)の可能性が高くなります。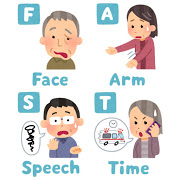
*ACT-FAST(脳卒中の症状と緊急性の標語)
アメリカ脳卒中協会の標語にACT-FASTがあります。
日本心臓財団:ACT-FAST(サイト)を参考に!
- Face:顔がゆがむ➡笑顔を作りゆがみの左右差を確認
- Arm:手の脱力➡閉眼し、手のひらを上にして両腕を伸ばし5秒保持。手の落ち方の左右差をみます
- Speech:言葉が出ない➡簡単な言葉を言う、パタカ発声。滑舌、ろれつが回るかを確認します。
- Time:急いで行動➡症状が出始めた時間を記録し救急車を呼ぶ。治療は早ければその後の経過がよくなります。
血栓溶解療法は、発症4.5時間以内の治療、脳カテーテル治療は、発症8時間以内の治療
👉突然の回転性のめまいがあれば、既に脳外科などでMRIなど画像診断を行い、異常なく耳鼻咽喉科受診を勧められすぐに来院される場合は多くあります。
経過を見る事の重要性:稀ではありますが、最初はめまいだけ、又はめまい・難聴だけの症状が、後で顔面麻痺しびれ・呂律異常・上下肢の協調運動障害の出現や開眼で側方転倒傾向を示すめまいが持続するときは、以下の理由により再度早めに頭部精査が必要になります。
*梗塞の早期MRI診断の問題点
発症24時間以内(特に早期6時間以内は)急性期脳梗塞の5.8~17%に、症状は明らかにもかかわらず、画像所見は異常を認めない偽陰性例があります。
経過観察の上、早めのMRI再検が必要となります。椎骨脳底動脈系は梗塞巣(小脳・脳幹)のサイズが小さく、MRIでの所見出現が遅くなります。
*小脳・脳幹障害の特徴
脳幹障害:めまい以外の神経症状を伴うことが多い
例:ワレンベルグ症候群(延髄外側症候群)動脈の解離性病変により若年層でも発症、めまい・ふらつき・頭痛・嚥下や発声障害が出現。特徴的な感覚障害が出現します(同側の顔面、反対側の上下や体感の感覚障害)
上小脳動脈(SCA)領域の症状:めまい以外に滑舌呂律異常、患側上下肢の協調運動障害
前下小脳動脈(AICA)領域の症状:めまい難聴以外に顔面麻痺、滑舌呂律異常、患側上下肢の協調運動障害、
AICAから分岐した迷路動脈の虚血が生じ、内耳障害と同じ症状が出ます。最初、耳からのめまいに思えても顔面麻痺・しびれや呂律異常の出現に注意します。
後下小脳動脈(PICA)領域の症状:起立や歩行機能障害、開眼で側方転倒傾向を示すめまいです。
ある報告では、小脳梗塞でめまいのみは11%、その96%が後下小脳動脈領域の梗塞です。
👉 後遺症を残すことがあるHunt 症状群も最初はめまいや耳痛、その後高度な顔面神経麻痺が出現
脳からの場合は、額の左右は対称、顔の片側下半分の麻痺は認め手足まひしびれを伴います。脳外科 神経内科で入院加療となります。
脳からではないHunt症候群は、額の皺寄せで非対称になる点で鑑別します。
Hunt症候群は、水痘帯状疱疹ウイルスの再活性で起きます。水ぼうそうの再発という現象なので、その人の体力が弱ると出てきます。
子どもの頃の水ぼうそうのウイルスが、脊髄の神経の根元や三叉神経や顔面神経の神経節に潜んでしまい、ウイルスの抗体が弱ったり、過労やストレスで免疫が低下したタイミングで症状として発症してきます。顔面麻痺 疱疹 耳痛 めまい 難聴が出現。年間1万人発症。20歳台と50歳台に発症のピークあり。3~4月と6~7月に発症が増加します。三分の一は耳帯状疱疹後、2日以上して顔面麻痺が出現しますので、気を付けなければいけません。顔面神経麻痺は1週間程度症状が進行することもあります。
参考資料
めまいの検査改定3版 診断と治療社
メニエール病の診断と治療 将積 日出夫 日耳鼻会報122:1191-1197、2019
BPPVと骨粗鬆症の臨床的関係 山中 敏影などEquilibrium Res Vol.71(1) 33-39,2012
実践ダニ対策(チリダニ・マダニ)
ダニ関連の喘息やアレルギー性鼻炎の改善目的にダニ対策は重要であることは認識されている方は多いと思います。しかし、薬物治療と比べダニの環境整備は、即効性はなく行っても実感がわかないと感じている方が多いでしょう。
ネットを探せばダニ対策参考資料はたくさんでてきますが、掃除の細かいことや一般的なことなど沢山かかれています。何から手を付ければよいのかわかりにくい感じがします。実際行われているかと言うと実行性に乏しいように思われます。動画による説明と解説があれば、おそらくダニ対策の有効性が理解でき実行への動機づけになると思いますので、今回、環境再生機構の動画を用いて解説をくわえてみました。頑張ってみましょう。
その他にも屋外ダニのマダニの注意点やマダニやチリダニによる食物アレルギーのことも触れてみました。
◆ダニの種類
ダニは昆虫ではなくクモやサソリの仲間になります。ダニは5万種以上あるといわれていますが、身近に問題となるのは、目に見えないmite(マイト;屋内チリダニ)と吸血する見えるtick(屋外マダニ:犬ダニ)となります。
屋外ダニでは、マダニは2.5mm~10mmの大型のダニでダニ媒介性感染症(死亡するこもあるSFTSなど)を引き起こします。ネズミに寄生するイエダニ(大きさ0.6~0.8mm)は、5~9月に発生して、吸血し痒みや痛みを引き起こします。ネズミ駆除を行います。
屋内ダニでは、大きさが0.2mm~0.4mmと小さく、肉眼で確認できないチリダニ(ヤケヒョヒダニ、コナヒョウヒダニ)が9割で、様々なアレルギー症状の原因となります。ほかには人を刺し痒みの原因になるツメダニ、保存環境が悪い食品に住むコナダニなどがあります。畳に白い小さな虫がいればチャタテムシを疑います。チャタテムシがいれば、ツメダニはチャタテムシを餌にするのでツメダニの存在も疑います。
◆マダニ対策
国立感染症研究所:マダニ対策(サイト)
西日本を中心にマダニによるSFTS(重症熱性血小板減少症候群)が報告されていますので、山歩き、キャンプ、屋外作業するときはマダニ対策をしっかり行う必要があります。SFTSの潜伏期間は6日~2週間で5~8月に患者数が増加します。症状は発熱、消化器症状、出血傾向を認め、死亡率6~30%になります。治療は対症療法のみです。国立感染症研究所:マダニSFTS(サイト)
◆チリダニ対策(ダニ関連アレルギー性鼻炎・結膜炎・喘息対策)
日本では昔は、屋内では人を刺すツメダニが多くいましたが、高気密・高断熱の家の増加のため、チリダニが1960年代ごろから急に増加しています。冬でも温度・湿度が一定に保たれるため、一年中ダニが増殖することになります。
喘息発作を起こすダニのアレルゲン量は、➊感作:2µg/g塵 ❷発作:10µg/g塵 がWHOの基準ではなっています。
世界比較の寝具のダニアレルゲンで、日本は2µg/g塵以上で10µg/g塵が平均的な数値ですが、スエーデンでは、2µg/g塵以下がほとんどです。日本は世界でもダニアレルゲン量が最も多い国と言えます。日本家屋内の調査でも、床より寝具のダニアレルゲンが特に多いことも知られています。
室内ダニの最適温度25~30℃、相対湿度60~80%のため、ヒョウヒダニは湿度が高い梅雨に増え始め、7月から9月はじめにかけて増加し、死骸・フンが10~11月に増加してアレルギー症状(喘息、アレルギー性鼻炎・結膜炎、アトピー性皮膚炎)の原因となります。
ダニ対策を中心とした環境整備を行うことが、喘息やアレルギー疾患の急性発症予防やステロイド吸入の減量につながります。
➡ダニ対策の実践(環境再生機構サイト)要点が簡潔にまとまっていますので、確認して下さい。
👉以下の環境再生機構の動画がよくできています。動画を見た方が、具体的にどうやればよいかイメージがわきやすく、動画はリアルでストーリー性があり動機付けになります。それぞれの動画の簡単な解説を付けていますので、参考にしてみてください。
『簡単にまとめると、寝具の加熱(50℃以上)は3ヶ月に1回、シーツのこまめな洗濯、寝具の掃除機掛けと天日干しは1週間に1回、布団たたきのみは逆効果、たたいた後は掃除機掛けを。床・たたみ・カーペットは、週に1回以上(1回/3日間)掃除機掛けを行います。窓の換気を、こまめに行い湿度をあげないようにします。優先順位は寝具のダニ駆除を第一に考えましょう』
➡動画1(サイト)
布団の中のダニが原因で、お子さんが喘息を突然発症する話です。ダニ対策ドラマの開始です。
➡動画2(サイト)
喘息の治療は環境整備、薬、体質改善・体力増強です。環境整備では、ダニの関与が最も多く、ダニを減らすことが大事です。ダニを減らすと薬を減らせます。ツメダニやコナダニは喘息に影響しません。チリダニが原因になります。チリダニは3週間で卵から成虫に成長し、ダニの環境が良いと10週間後には30匹が1万匹まで増殖します。その糞・死骸なども粉々に(0.2μm)なり空中を浮遊してアレルゲンとなり、吸って喘息発作を起こします。
➡動画3(サイト)
子供がダニ襲われる夢を見てドラマが始まります。チリダニの隠れ場所:たたみ、カーペット、ぬいぐるみ、布ソファです。フローリングはホコリが舞い上がり易くなります。寝具はダニが最も住みやすい場所です。
➡動画4(サイト)
ダニの弱点を知る!実験では、ダニは20~30度では増殖し、40℃でもなくならず、50℃以上で死滅します。湿度は40%以下で4時間後に全滅します。実際の室内では、室温22~28℃、湿度60~80%でどんどん増殖します。
➡動画5(サイト)
西宮市の環境衛生課のダニ対策を中心に解説しています。
西宮市:ダニを駆除するには(サイト)も参考にしてください。
『効率的な掃除の方法』
*第一にやることは寝具のダニを駆除すると喘息発作が防げます。ダニは人の皮膚カスが大好きです。ダニの駆除と増殖予防を同時に行う。
*普段から窓を開け湿度をあげない、掃除の時は窓も開ける事。カビはダニのえさにもなります。湿度40%以下でダニの死滅効果があります。冬は加湿器で湿度をあげすぎない事。
*子供の寝室はカーペットはひかず、ごみがたまりやすい物を置かない事。ぬいぐるみを置く場合3ヶ月に1回洗濯する。
*窓を開け、畳、カーペットの床面に毎日掃除機を1m²に20秒かけて週に1回以上行うこと。小児喘息時の部屋は毎日の掃除が良い。フローリングは、ホコリを舞い上げない拭き掃除の後の掃除機が良い。フローリング、畳、絨毯の順にダニは増加します。
*就寝時子供の寝返りでダニのアレルゲンを吸い込むと発作を起こすので、1週間に1回は寝具・布団の掃除を1m²を20秒かけて行うこと。布団はシーツをはずし、布団用ノズルを用いて裏・表に行います。布団用ノズルが無いときは、ストッキングの先端を先にかぶせる方法もあります。喘息のお子さんは、布団のなかで暴れると喘息発作を起こします。
*天日干しは、乾燥させるためダニの増殖対策に有効ですが、ダニそのものは光に過敏に反応して布団の反対側の影の部分に移動して駆除効果は乏しい。
*布団たたきについて、5分の布団たたきと布団たたき後76秒の掃除機掛けの方が約30倍のダニ駆除効果を高めます。布団たたきだけでは、ダニアレルゲンを表面に浮かすだけで逆効果のこともあります。
*衣類乾燥機(通常55℃以上)と洗濯
洗濯はダニのえさとなるフケ・垢など除去しますが、ダニそのもの死滅効果はあまりありません。衣類乾燥機50℃以上で死滅効果があり、60℃以上ではすぐに死滅します。乾燥機での加熱は3ヶ月に1回行います。毛布やタオルケットなどは30~60分でダニは死滅可能。夏の炎天下では車の中でも同様の効果があります。死骸は残りますので乾燥後も掃除機掛けは行います。衣類乾燥機に適している寝具なのかは各自確認して下さい。
*防ダニ布団カバー(高密度繊維)
カバーのおかげで、ダニは布団の中に入らなくなりますが、表面にはダニが存在するためシートの洗濯と掃除機掛けは必要
*布団乾燥機では、中心が50℃以上40分で死滅します。
➡動画6(サイト)
ダニ駆除を行えば、子供の小児喘息が改善した話。リビングなど全部行うのは大変なので、シーツや寝具と寝るところをしっかり定期的に行うだけで効果があります。ハッピーエンドにドラマは終わります。
➡ためしてガッテン2015年7月22日ダニ撲滅宣言(サイト)前述したことがまとめてあります。
◆パンケーキアナフィラキシー(貯蔵チリダニアレルギー)
チリダニが原因の食物アレルギーです。
海外では、パンケーキ粉が原因であることが多く、日本ではお好み焼き粉やたこ焼き粉に混入したチリダニなどが原因で起こす食物アレルギーです。ほかにコナダニの報告もあります。小麦アレルギーやお好み焼きの具材の食物アレルギーを除外する必要があります。加熱調理しても抗原性は失いにくく、調理後のお好み焼きなどを食べて30分以内に喘鳴、膨疹、呼吸苦が出現します。小麦粉のみの製品によるダニ混入のアナフィラキシーは少ないと言われています。
診断は難しく、症状を誘発した顕微鏡によるダニの存在の確認、原因製品・未開封の製品・小麦粉・ダニのそれぞれのプリックテストなど皮膚科の検査、特異的IgE抗体検査など行う必要があります。
対策:ダニはわずかな隙間からでも入るため、お好み焼き粉・パンケーキ粉・たこ焼き粉は、開封後、密閉して冷蔵保存します。
◆肉アレルギー(マダニ関連経皮感作)
四つ足の肉(牛肉、豚肉、羊肉)を食べて数時間から半日以内に起こる遅発性獣肉アレルギーです。交差反応を示すカレイ魚卵を食べても同様のアナフィラキシーを起こすことがあります。肉アレルギーの方は、医療の分野(頭頸部癌、大腸がん)で使用される抗ガン剤のセツキシマブの使用によるアナフィラキシーの可能性があり注意が必要です。
肉、カレイ魚卵、セツマキシブに共通するのは、原因抗原のα-galです。α-galはフタトゲチマダニの唾液腺中に存在していて、マダニ咬傷による経皮感作が考えられています。患者は犬などのペットを飼っている方が多く、犬などを介してのマダニ咬傷が推測されます。
参考資料
環境再生機構HP 国立感染症研究所HP 小児気管支喘息治療・管理ガンドライン2017
年代別食物アレルギーのすべて 海老澤 編 南山堂
アレルギーマーチの予防と対策
アトピー性皮膚炎、食物アレルギー、気管支喘息、アレルギー性鼻炎・結膜炎は、ダニなどの環境アレルゲンに対するIgE抗体を産生しやすい体質(アトピー素因)をもつ人に多く発症します。子どもの成長によって発症しやすいアレルギー疾患が変化する現象を1980年代に馬場 実 医師が『行進』のようであると考え『アレルギーマーチ』と名付けました。
②乳児湿疹・アトピー性皮膚炎
③食物アレルギー
④気管支喘息・アレルギー性鼻炎・結膜炎
上記①➡②➡③➡④の順に成長につれて発症し、アトピー性皮膚炎・乳児湿疹がアレルギーマーチの出発点であるとされています。アトピー性皮膚炎の1/3に気管支喘息を発症、1/2にアレルギーマーチが続発すると考えられています。アトピー性皮膚炎があると、アレルギー性鼻炎2~3倍、喘息2~3倍、食物アレルギー6倍のリスクがあります。アトピー性皮膚炎の乳幼児早期発症、重症・持続性やアレルギー疾患の家族歴があるとアレルギーマーチが発症しやすくなります。近年小児のアレルギー疾患が増加する中で、この『アレルギーマーチ』の発症、進展を予防することが重要な課題となっています。気道アレルギー(喘息、アレルギー性鼻炎、花粉症)のすべてがアレルギーマーチの経過で起こるわけではありません。半数以上はアトピー性皮膚炎がなく発症していて、気道粘膜バリア障害『気道感作』の関連が考えられます。
◆感作とは?
アレルギーの原因となる物質をアレルゲンといい、私たちの身のまわりには、食物、花粉、ダニなど多くのアレルゲンが存在します。このアレルゲンが体の中に入ると異物とみなして排除しようとする免疫機能がはたらき、IgE抗体という物質が作られ、この状態を『感作』といいます。ダニに感作されると、ダニに過敏に反応するようになります。感作されると肥満細胞にIgE抗体がくっつき、再度アレルゲンが侵入するとアレルギー症状が急に出るようになります。
但し、採血でダニ・スギ・エビなどが陽性(感作)となっても制御性T細胞(Tレグ)が働くとアレルギー反応はおこりません(免疫寛容)。採血結果や皮膚テストと症状が一致してアレルギーの発症と考えます。採血結果陽性だけで症状が無ければ食物除去などは必要ありません。
◆アレルギーマーチは経皮湿疹感作から生じる
以前まで、食物アレルギーは消化管でアレルゲンが吸収され感作が成立する『腸管感作』が主体と考えられていました。ところが近年の研究結果から、スキンケア不足による皮膚の乾燥・湿疹やアトピー性皮膚炎による『経皮感作』により食物アレルギーは進行し、離乳食を遅らせず(生後5~6ヶ月)食物アレルゲンを症状なく食べて摂取を続けることにより『経口免疫寛容』が誘導されることがわかってきました。皮膚の状態が悪いと、経口免疫寛容の効果も得られにくいと考えられ、離乳食前に、生後からスキンケアなどで皮膚の状態を良くしておくことも重要です。 『経口免疫寛容』とは、食べたものに対して過剰なアレルギー反応を起こさないようにする仕組みのことです。
*子どもの食物アレルギー(当院HP)も参照して下さい。
アレルギーマーチとは関係なく、小児から成人まで、茶のしずく石鹸、化粧品、魚、ダニ、金属イオンなどのアレルギーもアトピー性皮膚炎・経皮湿疹感作の関与が考えられています。
👉 今回はアレルギーマーチを防ぐために自分でできる事や対応の話です。
新生児期からのスキンケアの重要性
2014年、国立成育医療研究センターから、新生児期からの保湿剤塗布によりアトピー性皮膚炎の発症リスクが3割以上低下することが報告されました。皮膚のバリア機能が障害された状態で、早期に十分な対応がなされず皮疹の改善が遅れると、食物アレルゲンの皮膚感作が進行します。スキンケアを徹底して行い、皮膚バリア機能を改善し、新たな皮膚感作を起こさないようにしましょう。
リアクティブ療法とプロアクティブ療法(ステロイド)
アトピー性皮膚炎の外用療法には、症状が出たときに治療するリアクティブ治療と、症状の出る前から予防的に治療するプロアクティブ治療の2種類があります。再発の多いアトピー性皮膚炎の場合、リアクティブ治療ではうまくコントロールしにくいため、現在では、徐々にプロアクティブ治療が推奨されるようになってきました。
次のサイトでアトピー性皮膚炎の治療を学びましょう。
*九大皮膚科:外用量の適量と塗り方(サイト)
*九大皮膚科:適切な期間、適切な範囲を塗る(サイト)
*九大皮膚科:プロアクティブ療法(サイト)
2017年に発表された成育医療研究センターから、アトピー性皮膚炎のある乳児に対しその湿疹をしっかり治療しながら加熱鶏卵を少量ずつ経口摂取させることで、卵アレルギーの発症を減少させることができることがわかりました。 離乳食の開始時期を遅らせたり、予防的に除去したりすることは、経口免疫寛容の誘導する機会を失うことにつながり、結果的に食物アレルギーの感作を進行させてしまいます。
経口免疫寛容を誘導する経口免疫療法はアナフィラキシーのリスクもあるため①急速免疫療法と②安全な少量維持療法について次のサイトで説明されています。
*経口免疫療法:成育医療研究センター(サイト)
鹿児島県で食物経口負荷試験医療機関のお探し方は次を参考にしてください
*鹿児島県の食物経口負荷試験実施医療機関(サイト)
◆喘息およびアレルギー性鼻炎・結膜炎の予防
風邪ウイルスの予防と手洗い
日常生活におけるポイントとしては、乳児期に風邪の代表的な原因ウイルスである、RSウイルスやライノウイルスといったウイルス感染をくり返すと喘息を発症しやすくなるといわれています。そのため、手洗いなどを行い、ウイルス感染症を予防することが大切となります。春と秋のライノウイルスの時期には 喘息を発症しているお子さんは、前もってステロイドの吸入で気道過敏症を抑制する必要があります。ライノウイルスは消毒液の効果が乏しく石鹸と流水による手洗いが重要です。
不要な抗菌薬の使用を控える
成育医療研究センターの研究で、2歳までに抗菌薬を使用したことがある児は、5歳時の気管支喘息、アトピー性皮膚炎、アレルギー性鼻炎といったアレルギー疾患のリスクが高まることが分かりました。一般的な風邪のほとんどはウイルス感染であり、抗菌薬は効果がないことからも、不要な抗菌薬の使用は避ける必要があります。
*薬剤耐性(AMR)対策(サイト)
アレルギーの原因となるアレルゲンが、乳児期から幼児期にかけて、食物からダニやハウスダストなどに変化していくとされています。そのため、ダニ対策を中心とした環境整備を行うことが、発症予防につながる可能性があります。ダニの最適温度25~30℃、相対湿度60~80%のため、ヒョウヒダニは湿度が高い梅雨に増え始め、7月から9月はじめにかけて増加し、死骸・フンが10~11月に増加してアレルギー症状(喘息、アレルギー性鼻炎・結膜炎、アトピー性皮膚炎)の原因となります
*ダニ対策の実践:環境再生保全機構(サイト)
アトピー性皮膚炎のスキンケア
アトピー性皮膚炎を発症している場合は、皮膚を炎症がない状態に保つことで皮膚から体内にダニやハウスダストなどの吸入アレルゲンが進入するのを防ぎ、喘息・アレルギー性鼻・結膜炎の発症予防につながる可能性があるとされています。
衛星仮説(田舎で家畜と触れ合う)
北米で農耕や牧畜によって自給自足の生活を営むアーミッシュはアレルギー疾患が極端に少なく、幼少期から家畜と触れ合い、細菌を吸い込んでおり、その結果、Tレグ(アレルギーを抑える役割)を多く持つようになったと言われています。日本のように衛生環境が良くなり乳幼児期の病原体感染機会の減少がアレルギー疾患の増加に働く可能性が報告されています『衛生仮説』。
『衛生仮説』は、Tレグによるアレルギー抑制説が考えられていましたが、その他にも、幼少期から家畜と触れ合い、細菌を吸い込んで低用量のエンドトキシンに繰り返し曝されることで気道上皮細胞のバリア機能が強化され感作の成立が抑制される説が、最近報告されています(Schuijs MJ,2015年Science)。『衛生仮説』は喘息や花粉症などのダニ・スギなどの吸入抗原に対して成立し、アトピー性皮膚炎や食物アレルギーには当てはまらないと推測されています。兄弟が多いご家族では、幼少時から細菌をもらうことが多い年少なお子さんは、アレルギーが少ないことをよく経験します。
免疫療法(スギ、ダニ:アレルギー体質改善、喘息予防の可能性)
舌下免疫療法とは、スギ花粉症とダニ通年性アレルギー性鼻炎の体質改善のための、自宅で行う注射でない口腔舌下の治療です。次世代の新治療として期待されている治療法です。程度の差はありますが、改善率は70~80%と言われています。わが国では2018年から、ダニおよびスギに対する舌下免疫療法が5歳以上で可能となりました。舌下免疫療法(口腔保持後服用)は、従来の皮下免疫療法(皮下注射)と比べ、アナフィラキシーなどの重度の副作用がほとんどなく自宅で行う痛くない治療です。ダニアレルギー性鼻炎とダニアトピー型喘息に対して効果は舌下免疫療法より皮下免疫療法の方が効果が高い報告があります。
*舌下免疫療法(スギ・ダニ)(当院おしらせ)を参考にしてください。
*日本での保険適応:
【舌下免疫療法の適応】スギ花粉症、ダニのアレルギー性鼻炎
【皮下免疫療法(従来)の適応】スギ花粉症、ダニのアレルギー性鼻炎、気管支喘息
どちらも重症喘息や喘息のコントロール不良では禁止
日本では、舌下免疫療法は喘息単独には適応はありませんが、海外の報告では喘息にも効果を認めています。ダニのアレルギー性鼻炎合併の喘息であれば日本でも喘息への舌下免疫療法の治療も可能となります。鼻炎や喘息のすべてに効果があるわけでなくスギやダニが特異的に関与するアレルギー気道症状に効果があります。若年者の方が、効果が高いと考えられています。アトピー性皮膚炎や食物アレルギーには効果はありません。
*鼻炎と舌下免疫療法
①血管運動性鼻炎(寒暖差アレルギー)②老人性鼻炎③好酸球性増多性鼻炎④アレルギー性鼻炎などあり、症状だけでアレルギー性鼻炎と区別できないこともあります。スギ・ダニ以外のアレルギー性鼻炎や、前述の①②③は免疫療法の効果はありません。
スギ・ダニ免疫療法はスギ・ダニの④アレルギー性鼻炎のみ効果あります。
*喘息と舌下免疫療法
下記の①~⑧の様々なタイプの喘息が存在し、それぞれ治療方針が異なることもあります。
免疫療法の効果が期待できるのは下記の③のみです。
①乳幼児期の一過性喘鳴反復群:3~4歳で寛解し、非アトピー型。自然免疫・感染が関与。
②もう少し遷延する非アトピー型喘息:小学校低学年で寛解
③早期発症アレルギー性のアトピー型喘息:IgE高値、乳幼児期から発症して、ダニの関与が高く、アレルギー性鼻炎、アレルギー性結膜炎、アトピー性皮膚炎の合併が多い。
④運動誘発性・アスリート喘息:学童から増加。通常の喘息のコントロールと抗ロイコトリエン薬が効果を発揮します。気道粘膜の脱水と冷却、気道上皮損傷による気道過敏性の亢進が出現。
⑤後期発症好酸球性喘息:非アトピー型、成人発症 好酸球性副鼻腔炎合併 自然免疫が関与します。
⑥アスピリン喘息: 非アトピー型、成人女性に多く 嗅覚障害・好酸球性副鼻腔炎合併 ロイコトリエンが関与します。
⑦肥満性喘息:中年女性に多く、主に内臓脂肪が関与し、ダイエットが重要です。
*肥満と喘息:ダイエットで喘息が治る?(当院コラム)も参照を。
⑧好中球性喘息:喫煙者に多く、大気汚染や好中球性の慢性鼻副鼻腔炎の関与が考えられ、マクロライドの効果が期待されています。ステロイド抵抗性です。
~~成人・高齢者では非アトピー型が増加~~
*喘息発症予防の可能性
免疫療法で喘息の発症予防が可能なのか?
海外の報告では
2007年PATスタディーでは、喘息がなく季節性鼻炎(6~14歳、シラカバ・イネ科)に皮下免疫療法(3年間)を行い、有意に喘息発症予防の効果を認めています。
2018年、喘息が無くイネ科花粉症(5~12歳)舌下免疫療法(3年間)で、喘息発症予防に舌下免疫療法でも効果を認めています。
2013年アレルギーのリスクが高い3歳未満の児へのダニ舌下免疫療法では喘息発症の予防効果は認めていません。
以上のことからアトピー型のIgE高値の喘息発症リスクが高そうな学童へ、わが国で現在行われている舌下免疫療法(スギ、ダニ)が喘息発症の予防の可能性があるかもしれません。
参考資料
国立成育医療研究センターHP
経皮感作と経口免疫寛容 夏目 アレルギー 2019;68(7)823-829
基礎から見た衛生仮説の再考 松田 アレルギー 2019;68(1)29-34
アレルギー疾患のすべて 日本医師会雑誌
九州大学皮膚科HP
女性とめまい・ふらつき:漢方編
女性のライフステージは、思春期、成熟期、更年期、老年期と女性ホルモンの影響をうけて年を重ねます。短期的には、月経、ホルモンの変化の影響を月単位でうけます。
女性の一生を通して男女差を意識した女性医学と外来はここ20年で広がりつつあります。
性差医療について詳しくは、当院の次のコラムを参照して下さい
『女性とめまい・ふらつき・転倒:サイト』
漢方の女性医学の歴史は長く、約2000年前の漢方・中医学の古典『黄帝内経』には婦人病が独立して記載されています。
現在の総合病院の報告でも、女性特有の更年期障害や様々な訴えに対して漢方が第一選択になっているようです。女性の社会進出、晩婚、ストレスの関与が考えられる女性の月経異常が、2000年から2014年にかけて約3倍に産婦人科外来で増加の報告があります。今後ますます、女性特有の訴えに対して漢方治療の役割が増えると考えられます。
👉 今回は女性に多いめまい・ふらつきに対して、ライフステージを考慮した漢方の話(随証治療を含めて)になります
◆病名処方と証を考えた随証治療
漢方を処方するとき、西洋医学の疾患名や症状から処方を選ぶことを病名処方と言います。日本の医学教育と西洋医学を中心に勉強した医師が漢方を処方するときに行っています。
心身を含めたその人の全体像を漢方の物差しで把握し、その人の証にあわせて対応することを随証治療(証にあわせて治療)といいます。日本の西洋医学を主体とした医学教育以外に自主的に日本漢方や中医を勉強した医師が行う処方です。
産婦人科の先生は、漢方を自主的に勉強された方が多いと思います。医師・歯科医・薬剤師・針きゅう師も参加できる日本で最も大きな東洋医学の組織である日本東洋医学会の漢方専門医(サイト)は、随証治療を行うように努力しています。 鹿児島県の漢方専門医は前述のサイトから確認できます。
鹿児島県の漢方専門医は前述のサイトから確認できます。
当院の漢方処方の方針(サイト:当院HP)
同病異治とは?
めまいの代表例のメニエール病の西洋医学的治療は、急性期は服出来ないとき点滴加療、内服可能なら吐き気止め、イソバイド、トラベルミン、アデホス、メリスロン、セファドールが一般的に使用され、その疾患に対して処方されます。漢方のめまい・メニエール病の病名処方では、五苓散または苓桂朮甘湯がよく処方されます。これも疾患や症状に対しての病名処方になります。
随証治療では、望聞問切の診断の所見を参考に、口渇、天候の変化、自汗、尿不利に、五苓散, 立ちくらみ、動悸、神経質をあれば苓桂朮甘湯、胃弱、嘔気、冷えがあれば半夏白朮天麻湯、高齢、冷え、ふらつきには真武湯、生理前のふらつき・めまいには当帰芍薬散などその人の全体像を把握してめまい・メニエール病の疾患や症状ではなくその人に対して処方を選択します。
同じ病名・症状であっても、その人の全体像が違えば処方選択が異なるのが同病異治の意味です。随証治療で行うやり方です。
◆証を決定する漢方の物差し
*陰陽五行論 肝・心・脾・肺・腎 などの臓腑のバランスを重視して対応、女性には肝(精神安定、蔵血、規則的月経)と腎(生殖、骨、思考、水分代謝)が重要です(中医学)
*気・血・水 気は体を巡る目に見えない生命活動のエネルギーとしてとらえます(日本漢方で重要視)
*八綱:陰陽・虚実・表裏・寒熱 虚実・寒熱の判断は臨床では重要です
*六病位:太陽病・少陽病・陽明病・太陰病・少陰病・厥陰病 『傷寒論』の急性発熱疾患への対応がもとになった考え方です
*口訣:日本漢方での経験の蓄積
これらの漢方の物差しをもとに証を判断していきます。
➡前述を見ての通り、漢方で、証を考えて対応しようとすると、一般の医師にとって難解なものになります。随証治療を行うには勉強と経験が必要になり多くの時間が必要です。私もですが漢方医学は、勉強すればするほど膨大な古典の理解も必要となり、難解なものになってきます。ゴールが見えず、大海原で宝さがしをする心境になることもあります。2000年の歴史の東洋医学を学ぶのは容易ではありません。
理想は随証治療ですが、けっして病名処方が悪いわけではありません。
日本では、煎じ薬ではなく、エキス剤が普及しているため、どの医師も漢方を処方できます。煎じ薬では、オーダーメイドでその個人に合わせた生薬の選択や量を調整可能です。エキス剤は煎じ薬の70%程度の効果と考えられています。
日本では、機能的月経異常を例にとると第一選択は漢方となっています。これまでの報告では、病名処方的に当帰芍薬散、加味逍遥散、桂枝茯苓丸を用いても60~70%に有用とされています。うまくいかないときの次の一手や、もっと有効率を高めたければ随証治療を学ぶ必要があります。
黄帝内経より
中国の古典 黄帝内経素問での7歳ごとの身体変化
7歳:腎気活発、永久歯が生え、髪が伸びる
14歳:腎気旺盛、生殖能力が備わる
21歳:腎気が全身を巡り、歯がそろう
28歳:身体がもっとも充実
35歳:腎気が衰え始め、肌の乾燥、爪が割れやすくなり顔に皺が生じ、髪が抜け始める
42歳:皺が増え、白髪が出現
49歳:閉経
➡月経は五臓の肝の影響を強く受けます。規則的な月経で経血を輩出してお血を改善し、気の巡りをよくすると考えます。月経異常は気が巡らなくなり体のバランスを崩す原因となります
女性の7歳ごとの身体変化では腎気(生殖、骨、思考、内耳機能、水分代謝、呼吸)に強く影響うけ、肝(精神安定、蔵血、規則的月経)の働きも重要です。
*思春期:女性ホルモンの急激な変化により心身のバランスが崩れやすくなります。
漢方の考えでは、肝の機能が不十分で、心身の乱れを生じやすく脾虚・気虚(倦怠感や胃腸障害)と血虚・お血(貧血、生理痛など)をベースに、水滞(立ちくらみ)・気逆(イライラ)・気うつ(落ち込み)の症状を合併することも少なくありません。
この時期、めまい・ふらつきで問題になるのは貧血と起立性調節障害です。
漢方で立ちくらみ、ふらつきには苓桂朮甘湯、ふらつきと胃弱あれば半夏白朮天麻湯、月経異常を伴えば当帰芍薬散。片頭痛とめまいを伴えば苓桂朮甘湯に呉茱萸湯を、ストレス・緊張・手のひら発汗あれば四逆散を、ストレスや月経異常には加味逍遥散を、抑うつで元気なければ補中益気湯を、それぞれプラスすることを考えます。動悸強く感情コントロール不良には甘麦大棗湯を追加。
詳細は当院コラム:よくわかる子供の漢方:起立性調節障害;ふらつき・頭痛・腹痛(サイト)で確認を。
貧血のふらつきは鉄剤の服用を優先します。
*成熟期:ホルモン周期としては安定していて、妊娠・出産・不妊・子宮内膜症・子宮筋腫に関連した症状や、社会参加・仕事からくるストレスから心身のバランスを崩すことになります。漢方の考えでは、血虚・お血(月経異常、肌荒れなど)や気の異常に配慮した対応をします。冷えによる不妊、生理痛、月経不順をきたしやすくなります。
月経とめまい・ふらつきの関係は、月経前症候群(PMS)、月経困難症、妊娠が関係します。
詳しくは、当院コラム:女性とめまい・ふらつき・頭痛(サイト)で確認して下さい。
妊娠中のふらつきはつわりに関係して起こるこることが多く、妊娠中の安胎薬として古くから当帰芍薬散が使用されます。嘔気や嘔吐には小半夏茯苓湯、嘔気・気鬱には半夏厚朴湯、胃の調子を改善するには二陳湯が使われます。
『妊娠時控える漢方』
妊娠の時も漢方は使いやすい薬として認知されていますが、妊娠初期の過敏期はどの薬も控えた方が望ましく、大黄、牡丹皮、桃仁、紅花、牛膝、芒硝を含む桂枝茯苓丸、桃核承気湯、通導散などの強い駆お血剤は控えた方がよいといわれています。
月経困難症の下腹部痛には当帰建中湯、不正出血には、きゅう帰膠がい湯、ふらつきには貧血の改善を優先します。
PMSのふらつきには水滞の関与があり当帰芍薬散、効果無ければ苓桂朮甘湯または半夏白朮天麻湯をプラス、PMSの精神症状に対してストレスと内に向けた怒りあれば抑肝散または抑肝散加陳皮半夏、訴えが変わり肩こりイライラや生理痛あれば加味逍遥散、感情的で傷つきやすい場合は甘麦大棗湯、実証で便秘あれば桃核承気湯など使用。
片頭痛は30代女性の5人に1人の割合で認めます。成熟期の片頭痛関連めまいも多いと推測されます。西洋薬では片頭痛の予防薬、めまいへはトラベルミン、セファドールが使われ、めまいリハを行います。めまいや頭痛に対して、漢方では、冷え性や心下の膨満があれば苓桂朮甘湯と呉茱萸湯の合方、気候と関係あれば五苓散を考えます。貧血、月経異常や肌荒れ強ければ連珠飲(苓桂朮甘湯+四物湯)も候補です。
*更年期:エストロゲンの低下による症状や女性特有の色々な訴えがでてきます。
漢方の考えでは、先天の本の腎気(生殖、骨、思考、内耳機能、水分代謝、呼吸)の衰え、うるおいがなくなり血虚(肌荒れ)、陰虚(水不足 ほてり)が問題となります。
中医学では陰は寒と水を意味し、陰虚とは、水が不足し火が興り、熱(虚熱)が生じ、
血虚+熱を意味します。
更年期の対しての3大処方(当帰芍薬散、加味逍遥散、桂枝茯苓丸)を中心に組み立てます。
めまい・ふらつきあれば、苓桂朮甘湯または半夏白朮天麻湯をプラスします。自律神経症状が強ければ苓桂朮甘湯+加味逍遥散、虚弱と冷えが強ければ半夏白朮天麻湯+当帰芍薬散とします。口渇、皮膚口唇乾燥、手足のほてりあれば陰虚の進行を意味し、四物湯加減(連珠飲など)、温経湯、滋陰至宝湯、六味丸など補腎剤を検討します。訴えが変わり易い肩こりめまいには加味逍遥散、いつも訴えが同じののぼせ・めまいに女神散も考えます。倦怠感(気虚)を兼ねる場合は補中益気湯を兼用します。
*老年期:60歳を過ぎればエストロゲンは男性より低下します。骨量や記銘力の低下、脳血管・心疾患の罹患率に上昇、筋肉量が低下し低栄養をきたします。身体の虚弱化(フレイル)への対応が必要です。詳細は当院コラム(女性とめまい・ふらつき・転倒:サイト)で確認して下さい。
漢方的には、五臓の老化、特に腎・脾(消化機能)の衰えと密接に関係してきます。エネルギーの生成が不十分で気血両虚を生じます。冷えふらつきには真武湯、倦怠感強ければプラス人参湯(茯苓四逆湯)、下肢冷え夜間頻尿ふらつきには、胃が丈夫なら牛車腎気丸(利水あり)または八味丸。フレイル(栄養悪化、筋力低下)のふらつきには、気血両虚として十全大補湯、遠志が入った人参養栄湯を考えます。
めまい発作が強ければ苓桂朮甘湯または五苓散、その後の脾虚・気虚を補うため半夏白朮天麻湯。補腎薬を入れて牛車腎気丸プラス苓桂朮甘湯または半夏白朮天麻湯として対応することもあります。
◆メニエール氏病の漢方治療
耳のめまいの病気のメニエール病は内耳のリンパ水腫でめまいを起こす疾患です。内リンパ水腫を起こす理由はまだわかっていません。メニエール病はストレス、睡眠不足、几帳面との関与が大きい疾患です。月経はメニエール病の誘発因子となり、更年期障害と合併しやすいと考えられています。メニエール病の誘因や背景から、最初から内リンパ水腫、水滞に陥るのではなく、睡眠障害、交感神経の緊張、それによる項頚部の筋の緊張、局所の微小循環の悪化、ホルモンのバランスの乱れが背景にあると思われます。
メニエール病の誘因や背景から、漢方的には、発作は水滞、誘因と慢性化因子はお血と気の異常とも考えられます。
中医学では、気には推動作用があり、血の流れを良くします。気の異常があれば血の流れが悪くなりお血になると考えます。
急性期のめまいに対して、回転性のめまい持続時間は10分程度から数時間程度ですので、西洋的治療を優先させ、点滴加療などを行い、漢方で、初期は利水剤の五苓散、苓桂朮甘湯、柴苓湯、沢瀉湯(エキス剤はありません)など使用し、嘔気やめまい・ふらつきが持続すると虚証に変化していき、利水と補気を兼ねた半夏白朮天麻湯などに変更することもあります。気の異常が強い方は、補気も兼ねる抑肝散加陳皮半夏や補中益気湯・六君子湯も変更の候補です。
この疾患は反復するので予防が重要です。生活習慣の改善、睡眠指導、軽く汗を流す運動をすること、飲水指導を行います。めまいの誘因と考えられる睡眠障害、交感神経の緊張、それによる項頚部の筋の緊張、局所の微小循環の悪化、ホルモンのバランスの乱れや年齢などの背景を考え、前述の漢方の物差しを参考に、お血と気の異常を中心に、その人の証に合わせた漢方的対応を考えます。めまいは長引けば予期不安やめまい恐怖症をおこしやく不眠対策や心因性のめまいへの対応も必要です。心因性のめまいへの漢方的対応は、五臓の心・肝・脾、冷え・裏寒、気血水のお血、気虚・気鬱・気逆などから証を見極め対応します。
◆緊張性頭痛のふらつき・めまいの漢方治療
肩こりのため頭部の位置情報が、視覚前庭に入る情報とのミスマッチが生じ、肩こりでふらつきが出現すると考えられています。
頭痛・肩こり改善のため、運動・頭痛体操・正しい姿勢・こまめな休憩・入浴など生活習慣の改善を指導します。
肩こりや緊張性頭痛に対しての漢方治療では、急性期は葛根湯関連(葛根湯、桂枝加葛根湯、葛根加朮附湯)や川きゅう茶調散、胃弱には桂枝人参湯、朝の頭痛・結膜充血・高血圧には釣藤散、口渇・気候の変化や水滞の関与の頭痛には五苓散、頭痛、冷え・陰証・心下の膨満感あれば呉茱萸湯、胃弱・嘔気なく冷えが無い肩こりは半夏瀉心湯を使用します。側頸部にかけての頭痛・肩こりには柴胡剤含有漢方薬や駆お血剤で対応します。
反復すれば証にあわせて、気虚には補中益気湯、お血には桂枝茯苓丸、血虚には四物湯、神経質で更年期には加味逍遥散などの兼用も考えます。
女性で肩こり関連のふらつき・眩暈にも前述の対応が適応されます。
漢方的には水滞の関与が強くなるので、苓桂朮甘湯、半夏白朮天麻湯、真武湯、五苓散などの利水剤を加えた対応を考えます。
『ENTONI 2019年3月号』に、群馬県の竹越耳鼻咽喉科院長から肩こり関連めまいへの西洋医学的病態を考慮した病名処方が報告されています。改善率も高く興味深い内容でした。
内容(竹越の報告から)
肩こり関連めまいは、
- 肩こり
- 低血圧
- 血行動態性椎骨脳底動脈循環不全(H-VBI)
の3者が合併
*女性は筋肉量が少なく肩こりと低血圧が起こり易く、診療所では8割が女性(20~60代)。
*肩こりによる交感神経過緊張から血管収縮による循環障害(H-VBI)が生じ、低血圧がH-VBIを悪化させめまいが生じる。
*ストレス疲れやスマホ・パソコン業務が悪化要因。
漢方的対応
*桂枝加苓朮附湯が基本処方
*収縮期血圧110mmHg以下や立ちくらみあれば
昇圧を期待して補中益気湯を併用(生薬の柴胡・升麻は升提作用あり)
*血圧正常で頭痛・肩こりが強い場合はH-VBIの要因と考え釣藤散を併用
*ストレスなら釣藤散、よりストレスが高度な時は抑肝散加陳皮半夏併用、疲れには補中益気湯を併用
*上記の方法で14日以内の改善例が87% (47例/54例)
参考資料
女性の漢方 小川 中外医学社
耳鼻咽喉科と漢方薬 ENTONI 2019年3月 全日本病院出版社
医療用漢方製剤の使い方 菊谷 南山堂
女性疾患を支える漢方薬 漢方医学2018 Vol.42 No.1 株式会社協和企画
耳鼻咽喉科編 漢方と診療 Vol.1 No.4 東洋学術出版社
中医臨床 耳鼻咽喉科疾患 2012年12月 東洋学術出版社
はじめての漢方診療 三潴 医学書院
« Older Entries Newer Entries »